Шелушение ног ниже колена. Шелушится кожа на ногах: почему и что делать. Шелушение кожи на коленях
Темные коленки и локти у ребенка. Сухая кожа на коленях
Каждая женщина тщательно ухаживает за лицом и руками, стремясь выглядеть привлекательно. А вот о коленях многие забывают. Признайся: ты часто обращаешь внимание на собственные колени, заботишься о них, покупаешь специальные средства? Если да - то ты просто молодец: ведь очень часто именно грубая, «слоновья» кожа на коленях выдает истинный возраст женщины и «сплетничает» о твоей небрежности в уходе за собой. Хочешь всегда выглядеть ухоженной и женственной? Значит, удели время и этой важной части тела.
На самом деле, кожа на коленях требует совсем несложного ухода - это отнимет у тебя не больше времени и сил, чем ежедневная чистка зубов. А вот если пренебречь красотой коленей, можно забыть о восхищенных взглядах мужчин. Неухоженные колени иногда подводят даже голливудских звезд и неприятно контрастируют с их вечно-молодыми лицами.
Кожа на коленях шелушится. Почему?
Дело в том, что экономная природа не посчитала нужным расположить на коленях большое количество сальных желез. Если на носу, щеках, животе, бедрах и других участках кожу покрывает тонкий жировой слой, то кожа на коленях лишена такой защиты. Это означает, что на клетки кожи интенсивно воздействуют разнообразные внешние факторы. Ветер, перепады температур, солнечные лучи - от всего этого кожа на коленях шелушится, грубеет, темнеет. Ороговевшие клетки наслаиваются, в результате чего образуется пресловутая «слоновья» кожа.
Сухая кожа на коленях: комплексный уход
Если кожа на коленях шелушится, понадобится комплексное решение проблемы.
Первый этап - тщательное очищение. Если на коленях кожа шелушится - забудь об обычном мыле: оно еще больше высушит эти участки. Чтобы сухая кожа на коленях очистилась, но не загрубела, рекомендуется использовать специальные мягкие пенки, созданные для чувствительной кожи. Вполне подходят средства для очищения сухой кожи лица - этот вариант подойдет, если ты не найдешь в продаже специальных средств для ухода за коленями (к сожалению, их не так-то легко отыскать).
После очищения следует удалить ороговевшие клетки кожи. Лучше всего для этой цели подойдет биоскраб, содержащий фруктовые кислоты, рис и расторопшу. Избавившись от омертвевших клеток, ты обеспечишь своим коленям привлекательный вид, а кроме того, регулярное использование скрабов поможет ускорить рост клеток. Правда, слишком увлекаться скрабами не советуем: кожа на коленях «привыкнет» к ним, и шелушение может усилиться. Оптимальная периодичность - раз в неделю.
Теперь пришло время побаловать кожу на коленях качественным питательным кремом. Очень хорошо, если тебе удастся купить специальный крем для коленей. Если нет - подойдет любой хороший питательный крем для лица. Его можно чередовать с увлажняющими кремами. Точно так же ты можешь действовать, если у тебя шелушится кожа на локтях .
Еще раз повторимся - постарайся все-таки разыскать специализированные моделирующие кремы для коленей. Они содержат особые комплексы компонентов, благодаря которым кожа на коленях станет более нежной и эл
hmlk.ru
Почему на коленях темные. Что делать, если шелушится кожа на коленях
Мы всегда внимательно следим за своим лицом: очищаем, увлажняем, питаем, пользуемся масками и скрабами, декоративной косметикой. Не менее тщательного ухода удостаиваются волосы и руки. А вот об остальных частях тела мы нередко забываем в суете.
Посмотри на свои колени. Именно они способны без стеснения поведать окружающим о твоем истинном возрасте! Даже если лицо, шея и руки выглядят максимум на 25, колени мгновенно насплетничают, что на самом деле тебе больше.Кожа на коленях быстро грубеет, становится сухой и жесткой, буквально «слоновьей». О какой красоте, женственности и утонченности можно говорить, имея такие колени? Особенно актуальна эта проблема сейчас, летом.
На самом деле, правильный уход за коленями – это не так сложно и долго. Чтобы довести свои колени до совершенства, понадобится всего 5-10 минут в день, то есть столько же, сколько ты тратишь на чистку зубов.
Избавляемся от шелушения
Кожа на коленях часто шелушится. Почему это происходит? Причина проста: кожа коленей почти не имеет сальных желез, как другие части тела. Жировой слой здесь практически отсутствует, а значит, клетки кожи не защищены от влияния негативных внешних факторов: жары, холода, солнечных лучей, морской воды, песка, загрязнений…В результате такой жизни даже самая нежная кожа начинает шелушиться, становится более грубой и темной. Если не заниматься своими коленями, на них слой за слоем нарастает огрубевшая кожа, состоящая из мертвых сухих клеток. Все это, конечно, не придает красоты.
Ухаживаем планомерно
Вернуть молодость и красоту коленям можно только в том случае, если действовать планомерно, комплексно и каждый день.
В первую очередь займемся очищением. Для этого нельзя использовать привычное мыло – оно изгонит из кожи остатки влаги и сделает ее еще более сухой. Очищать колени рекомендуется мягкими деликатными пенками, которые созданы специально для чувствительной и сухой кожи.
 Теперь пришла пора избавиться от ороговевших мертвых клеток, скопившихся в области коленей. Выбирай скраб, в составе которого имеются рис и фруктовые кислоты. Такой скраб богат биологически активными веществами, которые не только эффективно удаляют сухой ороговевший слой кожи, но и стимулируют рост новых клеток. После нескольких использований скраба ты увидишь, как изменились твои колени, стали более привлекательными и молодыми на вид! Внимание! Только не старайся отшелушивать кожу скрабами часто: чешуйки сухой кожи могут только увеличиться. Вполне достаточно «скрабить» колени один раз в неделю.
Теперь пришла пора избавиться от ороговевших мертвых клеток, скопившихся в области коленей. Выбирай скраб, в составе которого имеются рис и фруктовые кислоты. Такой скраб богат биологически активными веществами, которые не только эффективно удаляют сухой ороговевший слой кожи, но и стимулируют рост новых клеток. После нескольких использований скраба ты увидишь, как изменились твои колени, стали более привлекательными и молодыми на вид! Внимание! Только не старайся отшелушивать кожу скрабами часто: чешуйки сухой кожи могут только увеличиться. Вполне достаточно «скрабить» колени один раз в неделю.
Третий этап ухода – питание. Купи качественный питательный крем. Идеальный вариант – применять его по очереди с увлажняющим кремом, тогда кожа на коленях уже через 2-3 недели станет выглядеть заметно лучше.Если постараться, можно найти в продаже хорошие косметические средства для коленей, - например, специальные моделирующие кремы, изготовленные с учетом всех проблем этого участка кожи. Регулярное применение этих средств поможет сделать колени более гладкими,
abcderma.ru
Темная кожа на коленях причины. Что делать, если шелушится кожа на коленях
Мы всегда внимательно следим за своим лицом: очищаем, увлажняем, питаем, пользуемся масками и скрабами, декоративной косметикой. Не менее тщательного ухода удостаиваются волосы и руки. А вот об остальных частях тела мы нередко забываем в суете.
Посмотри на свои колени. Именно они способны без стеснения поведать окружающим о твоем истинном возрасте! Даже если лицо, шея и руки выглядят максимум на 25, колени мгновенно насплетничают, что на самом деле тебе больше.Кожа на коленях быстро грубеет, становится сухой и жесткой, буквально «слоновьей». О какой красоте, женственности и утонченности можно говорить, имея такие колени? Особенно актуальна эта проблема сейчас, летом.
На самом деле, правильный уход за коленями – это не так сложно и долго. Чтобы довести свои колени до совершенства, понадобится всего 5-10 минут в день, то есть столько же, сколько ты тратишь на чистку зубов.
Избавляемся от шелушения
Кожа на коленях часто шелушится. Почему это происходит? Причина проста: кожа коленей почти не имеет сальных желез, как другие части тела. Жировой слой здесь практически отсутствует, а значит, клетки кожи не защищены от влияния негативных внешних факторов: жары, холода, солнечных лучей, морской воды, песка, загрязнений…В результате такой жизни даже самая нежная кожа начинает шелушиться, становится более грубой и темной. Если не заниматься своими коленями, на них слой за слоем нарастает огрубевшая кожа, состоящая из мертвых сухих клеток. Все это, конечно, не придает красоты.
Ухаживаем планомерно
Вернуть молодость и красоту коленям можно только в том случае, если действовать планомерно, комплексно и каждый день.
В первую очередь займемся очищением. Для этого нельзя использовать привычное мыло – оно изгонит из кожи остатки влаги и сделает ее еще более сухой. Очищать колени рекомендуется мягкими деликатными пенками, которые созданы специально для чувствительной и сухой кожи.
 Теперь пришла пора избавиться от ороговевших мертвых клеток, скопившихся в области коленей. Выбирай скраб, в составе которого имеются рис и фруктовые кислоты. Такой скраб богат биологически активными веществами, которые не только эффективно удаляют сухой ороговевший слой кожи, но и стимулируют рост новых клеток. После нескольких использований скраба ты увидишь, как изменились твои колени, стали более привлекательными и молодыми на вид! Внимание! Только не старайся отшелушивать кожу скрабами часто: чешуйки сухой кожи могут только увеличиться. Вполне достаточно «скрабить» колени один раз в неделю.
Теперь пришла пора избавиться от ороговевших мертвых клеток, скопившихся в области коленей. Выбирай скраб, в составе которого имеются рис и фруктовые кислоты. Такой скраб богат биологически активными веществами, которые не только эффективно удаляют сухой ороговевший слой кожи, но и стимулируют рост новых клеток. После нескольких использований скраба ты увидишь, как изменились твои колени, стали более привлекательными и молодыми на вид! Внимание! Только не старайся отшелушивать кожу скрабами часто: чешуйки сухой кожи могут только увеличиться. Вполне достаточно «скрабить» колени один раз в неделю.
Третий этап ухода – питание. Купи качественный питательный крем. Идеальный вариант – применять его по очереди с увлажняющим кремом, тогда кожа на коленях уже через 2-3 недели станет выглядеть заметно лучше.Если постараться, можно найти в продаже хорошие косметические средства для коленей, - например, специальные моделирующие кремы, изготовленные с учетом всех проблем этого участка кожи. Регулярное применение этих средств поможет сделать колени более гладкими, нежными и красивыми.
Бабушкины рецепты
Ухаживать за коленями можно и с помощью народных средств. Шелушащаяся кожа? Соедини 10 частей сока лимона и 1 часть любого растительного масла, этой смесью натри колени и подержи 20 минут. Затем домашнюю маску нужно смыть водой и нанести питательный крем.
Отлично отшелушивает омертвевший роговой слой кожи скраб из соли и меда, взятых по 1 столовой ложке и смешанных с чайной ложечкой касторового масла. Кожа после его применения становится намного мягче, особенно если завершить процедуру теплым душем и питательным кремом. Кстати, в состав скраба можно добавить несколько капель любого эфирного масла, порошок какао или кофе.
 Советы косметологов
Советы косметологов
Не злоупотреблять горячей ванной. От горячей воды кожа еще сильнее загрубеет и высохнет. Если ты забираетесь в горячую ванну, щедро намажь свои колени скрабом и подержи минут 5, массируя кожу круговыми движениями. После этого смой скраб водой и сразу же после ванны нанеси жирный питательный крем.
Всегда держи под рукой питательный и увлажняющий кремы и наноси их на колени несколько раз в день. Вреда они точно не принесут, а вот кожа с удовольствием будет впитывать эти средства, молодея и разглаживаясь буквально на глазах.
Чтобы избавиться от красноты на коленях, рекомендуется использовать сок квашеной капусты, лимона или грейпфрута: достаточно протирать этим соком колени несколько раз в день, не смывая.
Экстракт толокнянки, который можно купить в аптеке, или огуречный сок – прекрасное средство, чтобы смягчить и осветлить кожу на коленях.
Занимаясь своими коленями постоянно, а не раз в неделю, ты довольно быстро увидишь результаты: измученная, сухая и обезвоженная кожа с благодарностью примет заботу и вскоре начнет радовать своим сияющим, здоровым и молодым видом.
Каждая женщина тщательно ухаживает за лицом и руками, стремясь выглядеть привлекательно. А вот о коленях многие забывают. Признайся: ты часто обращаешь внимание на собственные колени, заботишься о них, покупаешь специальные средства? Если да - то ты просто молодец: ведь очень часто именно грубая, «слоновья» кожа на коленях выдает истинный возраст женщины и «сплетничает» о твоей небрежности в уходе за собой. Хочешь всегда выглядеть ухоженной и женственной? Значит, удели время и этой важной части тела.
На самом деле, кожа на коленях требует совсем несложного ухода - это отнимет у тебя не больше времени и сил, чем ежедневная чистка зубов. А вот если пренебречь красотой коленей, можно забыть о восхищенных взглядах мужчин. Неухоженные колени иногда подводят даже голливудских звезд и неприятно контрастируют с их вечно-молодыми лицами.
Кожа на коленях шелушится. Почему?
Дело в том, что экономная природа не посчитала нужным расположить на коленях большое количество сальных желез. Если на носу, щеках, животе, бедрах и других участках кожу покрывает тонкий жировой слой, то кожа на коленях лишена такой защиты. Это означает, что на клетки кожи интенсивно воздействуют разнообразные внешние факторы. Ветер, перепады температур, солнечные лучи - от всего этого кожа на коленях шелушится, грубеет, темнеет. Ороговевшие клетки наслаиваются, в результате чего образуется пресловутая «слоновья» кожа.
Сухая кожа на коленях: комплексный уход
Если кожа на коленях шелушится, понадобится комплексное решение проблемы.
Первый этап - тщательное очищение. Если на коленях кожа шелушится - забудь об обычном мыле: оно еще больше высушит эти участки. Чтобы сухая кожа на коленях очистилась, но не загрубела, рекомендуется использовать специальные мягкие пенки, созданные для чувствительной кожи. Вполне подходят средства для очищения сухой кожи лица - этот вариант подойдет, если ты не найдешь в продаже специальных средств для ухода за коленями (к сожалению, их не так-то легко отыскать).
После очищения следует удалить ороговевшие клетки кожи. Лучше всего для этой цели подойдет биоскраб, содержащий фруктовые кислоты, рис и расторопшу. Избавившись от омертвевших клеток, ты обеспечишь своим коленям привлекательный вид, а кроме того, регулярное использование скрабов поможет ускорить рост клеток. Правда, слишком увлекаться скрабами не советуем: кожа на коленях «привыкнет» к ним, и шелушение может усилиться. Оптимальная периодичность - раз в
Шелушение кожи на локтях и коленях
Почему отекают колени и область ноги выше и ниже сустава
 Отек коленного сустава — это симптом воспалительного процесса, который может возникать вследствие различных болезней суставов, травм или других причин.
Отек коленного сустава — это симптом воспалительного процесса, который может возникать вследствие различных болезней суставов, травм или других причин.
Так как причин, почему отекают колени очень много, на первых этапах развития болевых ощущений диагностировать конкретный фактор, спровоцировавший опухоль, бывает довольно сложно.
Воспалительные процессы в суставах ног могут протекать совершенно по-разному, различаться по степени тяжести, и иметь разные причины.
В тоже время определить, что воспалительный процесс имеет место быть в принципе, самостоятельно очень легко. Помимо припухлости, возникает покраснение кожи, нарушение подвижности коленного сустава и болезненность при прикосновении.
О причинах распухших коленей
Воспаление могут провоцировать внешние воздействия и внутренние причины — различные заболевания.
Среди причин, почему отекают ноги в области коленных суставов можно выделить:
- Травма. В основном отёк образуется после ушиба коленного сустава. Состояние сопровождается болью, изменением цвета кожи, может возникнуть подкожное кровоизлияние. Помимо ушибов отёки возникают после переломов или разрыва связок.
- Переохлаждение. Уплотнение возникнет только лишь спустя какое-то время, когда в суставе начнут происходить необратимые процессы.
- Инфекция внутреннего характера. В данном случае в области коленного сустава развивается присутствующая в организме инфекция.
- Аллергия. Может возникнуть как реакция на укус насекомого.
- Тендинит — воспаление сухожилий из-за постоянной мышечной перегрузки.
- Бурсит — поражение суставной сумки.
- Остеопороз.
- Артрит.
- Подагра — воспаление из-за большого отложения солей.
- Сосудистые заболевания.
- Болезни почек, сердца.
- Нарушение циркуляции лимфы.
- Патология эндокринной системы.
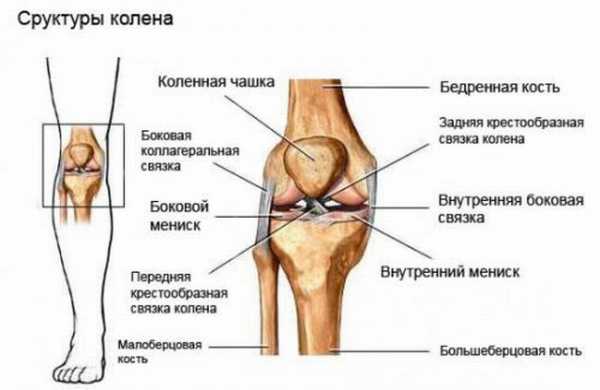
Если отечность поползла вверх…
Отёчность может локализоваться в разных областях нижних конечностей. Например, если отек ноги возник выше колена, это связано с такими причинами:
- Травмы коленного сустава. Среди них: ушиб, вывих, растяжение связок, повреждение мениска. Отличить серьёзную травму от обычного ушиба можно очень просто. При повреждении мениска будет присутствовать сильная боль и невозможность полноценно распрямить ногу. При растяжении связок голень становится подвижной. В случае вывиха колено принимает деформированный вид.
- Бурсит. При бурсите кожа становится горячей на ощупь, при пальпации под кожей нащупываются небольшие плотные комочки.
 Очень часто больной не может самостоятельно передвигаться.
Очень часто больной не может самостоятельно передвигаться. - Тендинит — воспалительный процесс в сухожилиях, при помощи которых мышцы крепятся к костям. В случае повреждения колено очень сильно болит при движении, отекают ноги выше и ниже коленных суставов.
- Подагра. Это заболевание имеет хронический характер. Подагрические симптомы появляются не только в районе суставов пальцев рук и ног, но и в области колена. При этом кожа становится красной, возникает интенсивная боль. Приступ может длиться несколько дней, а затем исчезать.
- Септический артрит. Разновидность артрита инфекционного характера, который могут вызвать разнообразные бактерии. Отёк сопровождается болью, ознобом, гиперемией кожи.
- Остеопороз. Зачастую симптомы обостряются в момент погодных изменений. Боли могут иметь разную степень выраженности. Во время движения болит поражённый сустав и возникают дискомфортные ощущения.
- Полиартрит — артрит, аллергического характера, вызванный аллергеном, попавшим в организм. Отёк колена сопровождается крапивницей, бронхоспазмом и тошнотой. В данном случае воспаление проходит довольно быстро.
Отек, уходящий в стопы
Отек ноги ниже колена кроме вышеперечисленных чисто суставных проблем может быть вызван следующими причинами:
- Заболевания сердца. Недостаточность кровообращения приводит к образованию двухсторонних мягких отёков. Отёки появляются в вечернее время суток, по мере развития болезни они становятся постоянными. При этом наблюдается уплотнение тканей.
- Заболевания сосудов. Венозная недостаточность возникает при тромбофлебите или варикозе. При закупорке вен тромбом отекает, как правило, одна нога. Отек от голеностопа может подниматься гораздо выше колена. Нога при этом приобретает синюшный цвет и становится плотной на ощупь. Прикосновения вызывают боль.
- Хроническая венозная недостаточность проявляется мягкими припухлостями, которые проходят утром, т. к. во время сна отток крови улучшается. Отёки сопровождаются изменением цвета кожи, тяжестью в конечностях, ноющими болями, варикозные вены становятся очень заметными, могут появляться пятна и язвы.
- Болезни почек. Отёки возникают при выраженной степени патологического процесса. Они затрагивают обе ноги от колена вплоть до стопы. Опухоли мягкие, кожа бледная.
- Лимфатические отеки при лимфостазе. Появляются вследствие застоя лимфы. Припухлости начинаются от стопы и могут затрагивать бедро.
Локализация бывает двухсторонней или односторонней. Сначала ткани остаются мягкими, а потом возникает уплотнение. Кожа при этом имеет очень тёмный оттенок. Нога может значительно увеличиться в размерах.
Первая помощь
Если распухло колено и сильно болит, то избежать похода к врачу будет невозможно, однако необходимо оказать первую помощь в домашних условиях.
Какие мероприятия можно предпринять в данном случае, чтобы максимально понизить болевой синдром и избежать ухудшения ситуации:
- Если колено постоянно болит, необходимо максимально обездвижить ногу и стараться не совершать однотипных движений, которые нагружают коленный сустав.
- Очень хорошо помогает справиться с отеком лед. Кусочки льда нужно обмотать тканью и приложить к отёку не более чем на пятнадцать минут. Процедуру можно повторять, но не больше четырёх раз в день. Вместо льда можно использовать какой-либо продукт из морозилки.
- Положить ногу в вытянутом положении на возвышенность, чтобы уровень ноги был чуть выше сердца.
- Принять противовоспалительные средства — Ибупрофен, Аспирин.
Комплекс мер
Лечение при отеках коленного сустава будет напрямую зависеть от первопричины.
Медикаментозная терапия
Исходя из того, как велико разнообразие заболеваний, вызывающих отёчность, медикаментозное лечение не должно ограничиваться одной группой препаратов, а обязательно должно включать в себя компонент, действующий на конкретную причину развития патологии.
Так, можно выделить следующие препараты различных групп, применяющихся в терапии:
- диуретики — Фуросемид, Индапамид;
- противоотечные — L-лизина эсцинат;
- улучшающие лимфоотток — Лимфомиазот;
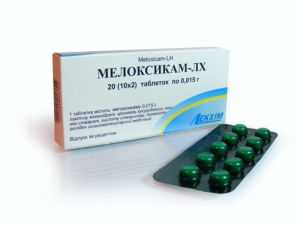
- противовоспалительные — Мелоксикам, Диклофенак;
- противоаллергические — Тавегил, Супрастин.
Также некоторые заболевания предполагают специфической терапии. При септическом артрите назначаются антибиотики. При заболевании почек назначаются кортикостероиды и цитостатики. Патологии эндокринной системы лечат при помощи гормона щитовидной железы. В случае тромбоза назначаются антикоагулянты и антиагреганты.
Процедуры физиотерапии
Физиотерапия применяется не только при травмах, но также и при болезнях суставов — артрите и артрозе, венозной недостаточности, тендините и лимфодерме. Такие процедуры стимулируют биохимические процессы в тканях, улучшают кровообращение и тонус сосудов.
Под процедурами физиотерпии понимается:
- электрофорез и фонофорез медикаментами;
- магнитотерапия;
- лазерное лечение;
- УВЧ-терапия;
- грязелечение.
Мануальная терапия и лечебная физкультура
Лечебная физкультура — это неотъемлемая часть лечения травм, тендинита, болезней опорно-двигательного аппарата. Упражнения помогают более быстро восстановить утраченный объём движений, и являются профилактикой скованности суставов.
Занятия должны проходить систематически. Ни в коем случае нельзя допускать возникновения болей во время тренировок.
Массаж очень эффективен при лимфостазе и венозной недостаточности. Самыми действенными считаются вакуумные и лимфодренажные методики.
При подагре очень хорошо бороться с отёками помогает йодотерпия. Для этого используют раствор йода и аспирина, которым смазывают поражённые участки. Также назначаются противовоспалительные препараты.
Хирургическое лечение
Операции выполняются при травмах колена — в случае повреждения мениска или растяжения связок.
Бурсит лечится при помощи тепловых процедур, обездвиживания колена, приёма обезболивающих и противовоспалительных средств. Иногда требуется операция.
Операция обязательно при тромбозе тяжёлой степени, когда другими методами восстановить проходимость сосудов невозможно. В этом случае выполняется извлечение тромба.
При варикозах удаляют патологически изменённые участки вен. При лимфостазе восстанавливают сосудистую проходимость для лимфы.
Что предлагает народная медицина?
В тех случаях, когда распухло колено, но еще не очень сильно, народное лечение может быть только вспомогательным и должно проводиться под строгим контролем врача.
Рекомендуемые рецепты и методы:
- Делать промывания отваром на основе лекарственного окопника, лопуха или брусники. Компоненты нужно залить литром воды и кипятить до того момента, пока не выкипит пол — литра. После этого отвар нужно процедить и промывать отёк.
- Натереть свежий картофель до кашеобразной консистенции. Полученное средство положить на отёчную зону, замотать сверху пищевой плёнкой, а сверху хлопчатобумажной тканью. Такой компресс следует держать не менее двух часов, а также оставлять на всю ночь.
- Наполнить тканевые большие мешки или наволочки свежими листьями берёзы. Опустить туда ноги таким образом, чтобы листья покрывали ноги выше колен. Такую процедуру стоит проводить на протяжении нескольких часов. К концу процедуры начнётся сильное потоотделение в нижних конечностях. После этого листья нужно будет заменить на свежие.
- При небольшом отёке хорошо помогает примочка из лечебной глины. Её нужно прикладывать к воспалённому месту.
- Делать ванночку для ног. Для этого нужно в горячую воду добавить ложку пищевой соды, маленькую ложку йода и стакан соли. Ноги нужно опустить в раствор и держать в течение полу — часа. Эту процедуру желательно выполнять не меньше десяти дней.
Сохранить коленям здоровье возможно — но как?
Если есть склонность к подобным проблемам, следует:
- Держать время от времени ноги в приподнятом положении. Это способствует нормальной циркуляции крови.
- Носить эластичные чулки. Они продаются как для женщин, так и для мужчин.
- Пересмотреть своё меню и постараться как можно меньше употреблять солёной пищи. Соль препятствует нормальному выведению жидкости из организма.
Отёки не являются самостоятельной болезнью, поэтому сами по себе представлять опасности они не могут. Однако игнорировать их появление не стоит, ведь это признак патологического процесса, который возникает из-за обострения того или иного заболевания.
При появлении отёчности не стоит откладывать визит к специалисту. Чем раньше будут приняты меры, тем успешнее и быстрее будет проходить лечение.
Причина и лечение боли в локтевом суставе
 Трудно встретить человека, у которого хотя бы раз в жизни не болел локоть. Причины появления болей в локте могут быть самые разные — от банального ушиба до развития серьезных заболеваний, к примеру, опухоли. Болевой синдром встречается независимо от возраста и пола, однако спортсмены более им подвержены.
Трудно встретить человека, у которого хотя бы раз в жизни не болел локоть. Причины появления болей в локте могут быть самые разные — от банального ушиба до развития серьезных заболеваний, к примеру, опухоли. Болевой синдром встречается независимо от возраста и пола, однако спортсмены более им подвержены.
- Локтевой сустав: строение
- Частые причины болей в локтях
- Повреждения локтя, вызывающие боль
- Болезни локтевого сустава, вызывающие боль
- Эпикондилит и деформирующий остеоартроз
- Артриты и бурсит
- Отраженные боли и опухоли
- Какие меры предпринять, если болит сустав локтя?
- Лечение средствами народной медицины
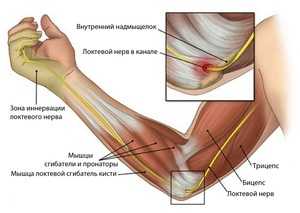
Локтевой сустав: строение
Локтевой сустав образуют три кости: плечевая, локтевая, лучевая. Сустав находится внутри суставной капсулы, образующая с внутренней стороны многочисленные складки, сумки и карманы. Локоть держат 4 крупные связки, сквозь него идут крупные сосуды, которые снабжают кровью всю руку, а также три нерва, они при нагрузке способны обернуться болью в локте.
Мышцы приводят в движение локтевой сустав, у них есть свои названия:
- От плеча до локтя располагаются бицепс и трицепс плеча, а также плечевая и локтевая мышцы.
- От локтевого сустава до кисти проходит плечелучевая, круглый пронатор и пр.
Частые причины болей в локтях
Рука в локте может болеть по таким причинам:
- Воспалительный процесс в суставе или близлежащих тканях. Может быть инфекционной и неинфекционной природы.
- Повреждения в связи с травматизацией.
- Дегенеративно-дистрофические процессы.
- Патологические изменения нервов и сосудов.
- Особенности движения локтя во время занятий спортом спортсменов, а также у некоторых представителей профессий.
- Опухоли.
Повреждения локтя, вызывающие боль
Неприятные ощущения в локте могут быть вызваны: ушибом, вывихом, переломом.
Боль при ушибе возникает в случае сильного удара, например, при падении. Она может быть разной степени интенсивности, а также нередко сопровождается кровоподтеками, отеком мягких тканей, может присоединиться неврит локтевого нерва. Как лечить?
- На область локтя первые три дня необходимо прикладывать лед.
- Если в суставной области скопилась кровь потребуется пункция для ее удаления.
- Применяют гипсовую лонгету для обездвиживания сустава. С ней нужно ходить неделю, полторы. Как снимут повязку настает очередь лечебной физкультуры.
Причинами боли в локтевом суставе могут быть вывих и подвывих. Они возникают при падении, неудачном движении, у детей наблюдается при резком рывке за кисть, когда рука разогнута. Нередко появляется патологическая активность из-за деформации сустава, а также отрыв мелких элементов кости. Лечение проводится следующее:
- На область сустава прикладывают холод,
- Врачом-травматологом совершаются действия по вправлению сустава.
- До 2-3 недель наложение повязки из гипса.
- Если присутствует ноющая боль назначают противовоспалительные и обезболивающие препараты.
- После снятия гипсовой повязки необходимо разрабатывать сустав с помощью лечебной физкультуры.
Переломы часто возникают вместе с вывихом, вызывают сильную и резкую боль и приводят к повреждению нервных стволов и крупных сосудов, что характеризуется онемением, потерей чувствительности, невозможностью пошевелить пальцами и др. Лечение проводят таким образом:
- Обезболивают, прикладывают холод,
- Восстанавливают целостность кости. На помощь приходят ручная репозиция, хирургическая операция, вытяжение.
- Гипсовую повязку накладывают на 2-6 недель, назначают противовоспалительные и обезболивающие средства.
- После снятия гипса лечат физиотерапевтическими процедурами и лечебной физкультурой.
Болезни локтевого сустава, вызывающие боль
Среди наиболее распространенных патологий, не связанных с получением травм, являются следующие:
- Эпикондилит.
- Остеоартроз деформирующий.
- Бурсит.
- Артрит.
- Боли, связанные с отражением других заболеваний.
- Опухоли.
Эпикондилит и деформирующий остеоартроз
Это заболевание также называют локоть теннисиста, гольфиста. Однако оно может появиться у тех, кто чрезмерно его подвергает нагрузкам или травмам сухожилий соответствующих мышц, например, маляры-штукатуры, столяры и др. Если при занятии спортом появилась боль в локте, то нагрузку на сустав нужно немедленно прекратить и показаться врачу.
Основным симптомом заболевания является острая боль в локте, которая усиливается при поднятии тяжести, при его движении. Боль особенно докучает при работе с отверткой или во время поворота тугого крана. Обычно, если ничего не делать, то рука не болит, только при нажатии на сустав боль вновь возвращается.
Лечение основано на создании покоя больной конечности, а также приеме противовоспалительных и обезболивающих медикаментов. Гипсовая или фиксирующая повязка также призвана помочь.
Деформирующий остеоартроз — заболевание дегенеративное, постепенно разрушающее суставы. В основе развития ухудшение локального кровоснабжения, также появляется из-за травм как следствие нарушения конгруэнтности суставных поверхностей.
Заболевание развивается постепенно с периодической ноющей, но терпимой болью. Начальные этапы сохраняют двигательные реакции в полной мере. Более поздние стадии болезни характеризуются деформацией сустава, нарушением его подвижности с усилением болевых ощущений. Боль ноющая и тянущая наблюдается в период покоя, ее сопровождает хруст.
Лечение направлено на улучшение кровоснабжения и питания локтевого сустава , для этого назначают медикаменты. Если есть необходимость проводят хирургическую операцию — пластику или эндопротезирование.
Артриты и бурсит
Это заболевание имеет разные облики. Бывает псориатический, подагрический, ревматоидный, реактивный артрит. При болезни наблюдается воспаление внутренней оболочки сустава, отечность, болезненность локтя и ткани вокруг него. Интенсивность болей усиливается в связи с подъемом тяжести, сгибанием и разгибанием локтевого сустава. В зависимости от основной болезни локоть может болеть на правой или левой руке или сразу на двух.
Лечение проводится следующим образом. Если артрит гнойный, тогда делают пункцию с последующей обработкой антисептиками суставной полости. При необходимости внутрь сустава вводят препараты, снижающие воспалительный процесс. Псориатический, подагрический, туберкулезный и ревматоидные артриты лечатся в зависимости от терапии основной болезни, которая привела к их появлению.
Заболевание бурсит вызывается воспалением сумки сустава. Среди основных симптомов — отечность локтя, некоторая болезненность при движении. Развивается преимущественно с артритом, лечить нужно также, как артрит.
Отраженные боли и опухоли
При остеохондрозе, инфаркте миокарда, стенокардии и некоторых видах инсульта наблюдается отражение боли в сустав. Он сам абсолютно здоров, но пациент ощущает в локте боли. При надавливании локоть совершенно безболезненен, отечности и красноты кожи нет, движения в суставе сохраняются в полной мере.
Такие боли сопровождают пациента постоянно, усиливаются, как правило, ночью. Отраженные боли не локализуются только в локтевом суставе, а распространяются на всю руку. Если вылечить основное заболевание, боли уйдут.
Болевой синдром при опухоли сопровождает пациента по мере ее роста. В локте чаще всего находят синовиому или невриному локтевого нерва.
Какие меры предпринять, если болит сустав локтя?
 Если возникли боли в суставе необходимо обратиться к врачу для выяснения причин их появления. Он проведет осмотр, назначит обследование, после этого составит курс лечения. От вас требуется только следование его рекомендациям.
Если возникли боли в суставе необходимо обратиться к врачу для выяснения причин их появления. Он проведет осмотр, назначит обследование, после этого составит курс лечения. От вас требуется только следование его рекомендациям.
Обычно при болевом симптоме локтя проводят обследование, которое носит углубленный характер:
- Локтевой сустав подвергают рентгенографии в двух проекциях.
- Назначают пройти МРТ или КТ локтя.
- Проводят биохимическое исследование крови.
- Если есть подозрение на злокачественную опухоль, делают биопсию для гистологического исследования, позитронно-эмиссионную томографию, УЗИ внутренних органов.
Лечение средствами народной медицины
Прибегать к лечению народными средствами необходимо только после консультации с врачом. Такое лечение не должно проводиться вместо основного у врача. Поэтому допустимо лишь в качестве дополнительной терапии. Чтобы снять боль в локте используют капустный лист, который кладут наружно на больное место, также применяют согревающие мази. Пьют различные отвары и настои трав, обладающие противовоспалительными свойствами. Поможет при боли в суставе экстракт сабельника, одуванчика, полыни, звездчатки.
Таким образом, при первых признаках боли в суставе локтя необходимо сразу обратиться к доктору. Благодаря проведенному своевременному лечению, наступит скорейшее выздоровление, что не позволит заболеванию суставов перейти в хроническую стадию.
Почему болят суставы? С таким вопросом большое количество пациентов обращаются к врачу или пытаются искать ответ самостоятельно. К сожалению, эта жалоба не является специфичной и может указывать на патологию с различными механизмами и причинами развития.
Мы постараемся обозначить наиболее частые причины, почему болят суставы, и выяснить, как лечить распространенные заболевания.
Симптомы
Прежде чем разбирать непосредственные причины болей, стоит конкретнее узнать про симптомы заболеваний опорно-двигательного аппарата. Врач, начиная диагностический поиск, выяснит, как именно болят суставы — так специалист быстрее найдет причины болезни.
По характеру ощущений боль может быть:
- Ноющая.
- Режущая.
- Распирающая.
- Сжимающая.
Боли в суставах рук и ног различаются по интенсивности. Ноющая, слабая боль указывает на хронические заболевания. Если же суставы болят сильно, ощущения не дают возможности сделать движения, то процесс носит острый характер.
Ритм боли
Симптомы всех заболеваний сочленений рук и ног можно разделить по ритму боли: механическая или воспалительная. Механическая боль имеет следующие характеристики:
- Нарастает к вечеру.
- Утренняя скованность не характерна.
- Сильно ощущается после физической нагрузки.
- В покое боль ноющая или совсем отсутствует.
- Стартовая – частный вид боли в момент начала движения.
Воспалительный ритм характерен для синовита сочленений рук и ног различного происхождения. Симптомы следующие:
- Утренняя скованность тела или отдельных участков рук и ног более 30 минут.
- Боль нарастает ночью и ранним утром.
- При движениях симптомы становятся менее интенсивными, скованность тела стихает.
- При этом ритме боли от скованности тела и боли хорошо помогают противовоспалительные лекарства.
Другие симптомы
Боль в суставах рук и ног в зависимости от причины развития сопровождается теми или иными проявлениями. Почему возникла боль в суставах, часто можно определить по дополнительным симптомам:
- Ограничение подвижности рук или ног.
- Скованность конечностей.
- Отек в области сочленений рук и ног (отек в области локтевого сустава).
- Местное повышение температуры и покраснение кожи.
- Общая слабость, лихорадка.
- Видимые повреждения кожи в области рук, ног, туловища.
- Проявления со стороны других органов.
В зависимости от того, какие симптомы сопровождают боль в суставах рук и ног, врач определит, почему возникло заболевание.
Болезни суставов

Боль в суставах рук и ног может быть вызвана совершенно разными по происхождению и механизму развития заболеваниями. Однако можно выделить наиболее частые причины таких симптомов:
- Остеоартроз – дегенеративное заболевание хряща и костной ткани. Боль в суставах при этом носит механический характер, в период обострения присоединяется воспалительный компонент.
- Ревматоидный артрит – аутоиммунное заболевание, связанное с атакой сустава собственными клетками иммунной системы. Боль в суставах имеет четко воспалительный ритм.
- Реактивный артрит – воспаление, вызванное наличием инфекции в другом органе. Часто возникает при гепатитах и инфекциях мочевыводящих путей.
- Инфекционный артрит – связан с попаданием микробов внутрь сочленения.
- Травмы и переломы. Диагностика не представляет трудностей за счет наличия травмы в анамнезе.
- Повреждения связок и внутрисуставных образований. Мягкие структуры сочленений также при повреждении вызывают боль в суставах.
- Ревматические заболевания. Большая группа причин, которые вызывают аутоиммунное поражение сочленений: системная красная волчанка, ревматизм, болезнь Бехтерева, синдром Рейтера и другие.
- Подагра и другие обменные артропатии. Нередко симптомы поражения опорно-двигательного аппарата связаны с отложением в сочленениях различных патологических веществ. При подагре ими являются соли мочевой кислоты.
- Псориатический артрит – причина этой болезни неизвестна. Антитела собственного организма поражают ткани сочленений, внутренние органы и кожу. Частым проявлением болезни является дерматит – шелушение кожи на разгибательных поверхностях конечностей.
Этот список представляет собой наиболее частые причины заболеваний опорно-двигательной системы.
Боли в области сочленений могут быть вызваны и сосудистыми нарушениями и неврологическими заболеваниями. Выявить окончательную причину должен лечащий врач.
Заболевания коленных суставов
Боли в колене являются одними из наиболее часто предъявляемых жалоб врачу ревматологу. Почему болит колено? Этот элемент опорно-двигательного аппарата ежедневно переносит огромные нагрузки всего тела, выполняет большой объем движений и имеет сложное строение.
Болит коленный сустав при различных заболеваниях, одни из них уже были перечислены выше, другие являются специфичными для этого сочленения.
«Болят колени: как избавиться?» – прежде всего, обратиться к врачу. Выяснить, почему болят колени, помогает инструментальная диагностика, но предположительный диагноз ставится на основании жалоб и осмотра.
Боль в коленном суставе чаще всего возникает под действием следующих причин:
- Гонартроз – остеоартроз коленного сустава. Эта причина является наиболее частым механизмом возникновения боли в коленях. Сочленение ежедневно подвергается нагрузкам, которые являются основным фактором риска артроза.
- Менископатия. Мениски представляют собой хрящевые прослойки внутри сустава. При возникновении травмы колена, нередко повреждаются именно эти структуры. Болят суставы при менископатии сильно, боль возникает при попытке движения. Лечение патологии оперативное.
- Артриты различного происхождения. Боли в коленном суставе при артрите носят воспалительный характер, они могут быть связаны с инфекцией самого сочленения или другого органа. Боли в коленном суставе могут возникать и при ревматоидном артрите, и при других аутоиммунных заболеваниях.
- Подагра. Коленное сочленение – не самая частая локализация подагрического артрита. Но этот сустав все же может поражаться заболеванием. Боли в коленях при этом сопровождаются наличием подкожных тофусов, повышением уровня мочевой кислоты в крови.
- Воспаление сухожилий – тендиниты. Боль в коленном суставе очень часто связана с поражением мягких тканей. При возникновении микротравм сухожилия или связки возникает боль в колене, она связана с местной воспалительной реакцией. Симптомы усиливаются при нагрузке движением.
- Нарушение кровообращения. Сосудистые тромбозы, тромбофлебиты, варикозная болезнь могут вызывать боль в колене. Эти проблемы часто возникают у женщин в периоде постменопаузы, а также у людей, часто нагружающих сочленение.
- Киста Бейкера и другие заболевания суставной сумки. Коленный сустав обладает сложным строением, его синовиальная оболочка имеет завороты и карманы. Боль в колене может быть вызвана локальным воспалением суставной сумки или скоплением в подколенном пространстве воспалительной жидкости.
- Опухоли. Новообразования редко поражают область сочленений. Чаще всего боль в колене, связанная с опухолевым ростом, возникает при наличии в сочленении метастазов из другого органа. В этом случае диагноз известен, а по поводу онкологии уже проводится лечение.
При этих и других заболеваниях у человека болят колени, что делать в конкретной ситуации, подскажет лечащий врач.
Боль в колене – далеко не всегда признак серьезной патологии, но беспокойство о своем здоровье не бывает лишним.
Диагностика

Прежде чем назначать лечение от боли в суставах, врач должен будет поставить окончательный диагноз. Для этого он проведет несколько обязательных диагностических процедур. В стандарт обследования входят:
- Общий анализ крови и мочи – укажут на наличие или отсутствие воспалительной реакции.
- Биохимический анализ крови – оценивает функцию печени и почек, состояние белкового, жирового и углеводного обмена.
- Рентгенография пораженных суставов. Рентген выполняется в нескольких проекциях и позволяет обнаружить костную патологию.
К сожалению, в большинстве случаев перечисленных методов исследования становится недостаточно для постановки диагноза. В этом случае применяются дополнительные методики:
- Компьютерная томография – позволяет обнаружить даже самые небольшие повреждения костной ткани.
- Магнитно-резонансная томография – метод отлично визуализирует все мягкие ткани, включая связки и мениски, опухоли, кисты и прочие патологические образования.
- УЗИ суставов – обнаруживает полостные и твердые патологические образования, может измерить скорость кровотока в сосудах.
- Артроскопия – введение камеры в полость сустава. Одна из самых точных методик исследования.
- Диагностическая пункция – из полости сочленения в шприц набирается жидкость, которая подвергается исследованию.
Перечисленные средства диагностики позволяют с большой вероятностью поставить нужный диагноз. Многие процедуры обладают высокой стоимостью или имеют противопоказания, поэтому необходимость исследования определяется индивидуально.
Лечение
Как лечить суставы? От боли в суставах имеется большое количество средств, методик и народных рецептов. Выбрать правильные способы терапии поможет лечащий врач.
Все средства и способы лечебного воздействия можно разделить на несколько групп, о каждой из них будет рассказано ниже.
Медикаментозное лечение
От боли в суставах часто применяют исключительно лекарственные средства. Это не является правильным подходом, лучше использовать комплексное лечение. В котором, однако, лекарства занимают одну из ключевых ролей.
Наиболее часто используемые препараты:
- Нестероидные противовоспалительные средства.
- Ненаркотические и опиоидные анальгетики.
- Миорелаксанты.
- Глюкокортикостероиды.
- Хондропротекторы.
- Цитостатики.
- Витамины.
От чего помогает каждый конкретный препарат, пациенту должен объяснить лечащий врач.
При сосудистых заболеваниях назначаются другие средства. Если у вас имеются заболевания сосудов нижних конечностей и при этом болят суставы ног, что делать и какое лечение выбрать, решает лечащий врач.
Физиотерапия
Дополняет медикаментозное лечение использование различных физиотерапевтических процедур.
От боли в суставах помогают следующие методики:
- Электрофорез.
- Фонофорез.
- Иглорефлексотерапия.
- Парафиновые аппликации.
- Родоновые ванны.
- Грязелечение.
- Магнитотерапия.
Эти и другие методики позволяют усилить кровоток в пораженном сочленении, снять отек, увеличить интенсивность обменных процессов.
Лечебная иммобилизация
От боли в суставах в остром периоде часто назначают лечебную иммобилизацию. Этот метод предусматривает ношение бандажей, корсетов и ортезов на пораженном сочленении.
Нельзя использовать бандаж длительное время, поскольку мышцы под ортезной конструкцией атрофируются от бездействия. Однако на время тяжелых нагрузок поддержка со стороны иммобилизующих изделий является очень полезной.
ЛФК

Ключевую роль в лечении любого патологического процесса в опорно-двигательном аппарате играет лечебная физкультура. Гимнастика позволяет адаптировать сочленение к нагрузке, восстановить мышечную силу, улучшить кровообращение и снять отек.
Интенсивность, время выполнения упражнений в большой степени зависят от характера и тяжести болезни. Начинать упражнения нужно с дыхательной гимнастики и разминки мелких мышц.
Утреннюю зарядку по 20–30 минут в день следует дополнить плаванием, скандинавской ходьбой и другими аэробными нагрузками.
Массаж
Процедуры массажа отлично избавляют пациента от боли в суставах. Для чего используется метод массажа? Процедуры усиливают кровообращение, снимают отек, уменьшают боль. Нужно доверять выполнение этой процедуры специалисту и проходить массаж после выполнения комплекса упражнений.
Хирургическое лечение
Ключевую, а иногда единственную, роль в лечении суставной патологии занимает хирургическое вмешательство. Таким образом, лечатся последствия травм, тяжелые степени дегенеративных заболеваний, осложнения суставной патологии.
Операция может выполняться в различных объемах: от пластики до протезирования пораженного сочленения. Показания к вмешательству определяет лечащий врач пациента вместе с хирургом или травматологом.
Лечение народными средствами

Рецепты народной медицины до сих пор сохраняют популярность в нашей стране. Следует сказать, что лечение народными средствами не является доказанным и проверенным методом, и используется пациентами на свой страх и риск.
Для лечения патологии опорно-двигательного аппарата применяют следующие народные средства:
- Компрессы из лаврового листа и капусты.
- Отвары корня подсолнуха.
- Мазь из золотого уса.
- Применение внутрь яичной скорлупы.
- Компрессы из измельченного каштана.
- Зерна ржи и других злаковых структур в виде отваров.
- Вареный рис.
- Пищевая сода.
Если вы решили использовать один из рецептов народной медицины, предварительно проконсультируйтесь с лечащим врачом.
nogi.lechenie-sustavy.ru
Шелушение ног ниже колена. Шелушится кожа на ногах: почему и что делать
Шелушение кожи на ногах – это явление, которое не только представляет собой эстетический изъян, но и доставляет физический дискомфорт и неприятные ощущения. Это состояние часто сопровождается зудом и придает неопрятный вид даже самым ухоженным ногам. Чтобы избавиться от такого явления, необходимо знать причины, по которым оно возникает, и использовать средства, направленные на борьбу с ним.
Причины шелушения кожи на ногах
Шелушение кожи на ногах и пальцах возникает по целому ряду причин, к которым необходимо отнести следующие:
- излишняя сухость дермы. Обезвоживание кожных слоев обусловлено такими факторами, как использование моющих средств, способствующих стягиванию, ношение предметов одежды и обуви из некачественных материалов, недостаточное увлажнение, действие высоких или низких температур, сухой воздух. Когда в слоях эпидермиса недостаточно влаги, нарушается водно-жировой баланс, что может привести не только к шелушению, но и появлению глубоких ;
- недостаток витаминов, в частности – А и Е;
- . Распознать ее поможет зуд в области стопы и между пальцами;
- заболевания кожных покровов – экзема, дерматит, псориаз;
- аллергическая реакция на средства по уходу за кожей, медицинские препараты, продукты питания;
- нервные расстройства, напряженный режим труда;
- пользование жесткой водопроводной водой;
- частое посещение солярия;
- возрастные изменения. В данном случае шелушение кожных покровов обусловлено снижением обменных процессов, замедлением обновления клеток, потерей коллагена;
- наличие патологий, нарушающих нормальное функционирование внутренних органов. Это различные заболевания почек, сахарный диабет, цирроз печени;
- использование препаратов с содержанием гормонов, особенно если они предназначены для местного применения. В таком случае происходят нарушения в строении рогового слоя эпидермиса;
- неумеренное употребление алкоголя или напитков, содержащих кофеин.
Если кожные покровы на ногах приобрели нездоровый вид и стали чересчур сухими, важно обеспечить им правильный уход. Предварительно стоит посоветоваться со специалистом, поскольку подобное явление может указывать на наличие заболеваний.
Что делать, если шелушится кожа на ногах и между пальцами ног?
Начиная борьбу с шелушением на нижних конечностях, важно помнить, что медикаменты для местного применения и народные средства помогут устранить только внешние признаки: если имеется серьезное заболевание, одним из симптомов которого является описываемое состояние, то лечение должно быть комплексным.
Мази и крема
Одним из способов, которые позволяют устранить симптомы шелушения, является применение специальных медикаментов в форме мази или крема для местного использования. К таким средствам относятся:
- Фторокорт , действующим веществом которого является триамцинолон. Мазь подходит для устранения шелушения, которое было вызвано экземой, псориазом, красным плоским лишаем. Фторокорт характеризуется выражен
foot-doc.ru
Шелушение кожи на локтях и коленях
Содержание статьи
Шишка на локтевом суставе: почему появилась, лечение опухоли
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день...
Читать далее »
Если на локтевом суставе появилась мягкая шишка, как показано на фото, то многие люди полагают, что такое образование абсолютно безвредно для здоровья. Однако опухоль, располагающаяся на каком-либо суставе может быть опасна для организма.
Если лечение шишки на руке или спине не будет своевременным, тогда могут появиться различные осложнения. Такая опухоль способствует возникновению:
- гнойного артрита;
- флегмоны;
- лимфаденита;
- лимфангита.
Виды и симптомы бурсита
Это заболевание в народе имеет название «болезнь спортсменов» либо «рука пекаря». Образования в области позвоночника, на пальцах ног, ступнях, коленях и локтях зачастую «выбирают» своих обладателей согласно профессиональному признаку.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Дело в том, что опухоль возникает именно на том суставе, на который приходится наибольшая физическая нагрузка. Для бурсита характерны постоянные воспаления. Так, этот процесс возникает в синовиальных сумках суставов пальцев рук, ног и позвоночника.
Развитие заболевания незаметно. Поэтому многие люди не принимают ко вниманию его начальные симптомы. Люди, имеющие шишки на руке, стопе или спине начинают осознавать всю серьезность заболевания, когда их суставы утрачивают свою подвижную функцию.
Зачастую формы болезни классифицируют, основываясь на локализацию образования:
- хроническая;
- острая;
- рецидивирующая.
В зависимости от места расположения опухоли может возникать разное состояние организма. Так, шишки на локте и кисти руки имеют различные симптомы. Иногда образование не приносит сильных болевых ощущений.
При этом характер и интенсивность болей может быть разной. Эти наросты часто меняют форму колен, пальцев, руки и кисти.
Заболевание может не поспособствовать ухудшению самочувствия либо наоборот, проявляться в качестве воспалительного процесса в суставах: общее недомогание, повышенная температура, отек.
Как правило, хронический бурсит не препятствует функционированию конечности, на которой сформировалась опухоль. В больном суставе возникают неприятные ощущения. Болезнь часто локализуется в области:
- стопы;
- позвоночника;
- колена;
- локтя;
- кисти.
Особенности хронической формы бурсита первым делом заключаются в болезненных проявлениях: продолжительное время пациента мучает слабая боль в плечевом или прочих суставах.
Образование при хроническом бурсите не всегда развивается настолько сильно, что оно становится крупным и визуально заметным. Но шишку можно прощупать, в результате чего чувствуется плотное образование.
Симптомы острого бурсита немного другие. Размеры опухоли стремительно возрастают. Боль становится режущей, кроме того, она более интенсивна, когда человек пребывает в движении.
Шишка на плечевом, коленном либо запястном суставе может стать причиной общей интоксикации организма. У человека внезапно увеличивается температура тела и ухудшается работа некоторых областей тела.
Рецидивирующий бурсит локтевого сустава может проявиться на кисти руки, позвоночнике, пальцах, локте и на других суставах, где имеются подходящие условия для его развития. Для этой формы болезни свойственно повторное поражение суставов, вследствие чего нарушается их работа и появляются воспалительные процессы.
Как правило, рецидивирующий бурсит протекает в острой форме.
Синовиальная жидкость
Шишка на локте и прочих суставах может быть специфической и неспецифической.
- Специфическая форма развивается в случае сильной физической нагрузки.
- Опухоль на спине зачастую появляется у людей, профессиональная деятельность которых заключается в переносе и поднятии тяжестей.
Но специфический бурсит может появиться на суставах даже вследствие незначительного повреждения. Иногда он формируется по причине инфекционной болезни.
Кроме того, шишки на позвоночнике часто появляются у людей, которые болеют туберкулезом. Кстати, трепонема и гонококк также могут спровоцировать появление заболевания.
Синовиальное вещество, которым наполнена опухоль также классифицируют по причине неоднородности состава веществ, которые входят в нее.
Так, если у образования на кисти, позвоночнике, локте либо стопе имеется серозный состав, тогда оно является наиболее безопасным. Такая форма патологии легче других поддается терапии и почти не провоцирует появление существенных осложнений.
Со временем вещество в опухоли приобретает сывороточную консистенцию, что гораздо опаснее. При таком виде заболевания могут развиться осложнения, оказывающие негативное воздействие на работу позвоночника, рук и ног.
Геморрагический бурсит является наиболее опасным. При этом состав опухоли меняется и со временем там сосредотачивается кровь. А в случае не лечения заболевания бурсита формируется гнойный бурсит
Причины появления шишки
Если повреждение локтя серьезное, тогда возможно наличие перелома кости поэтому больному необходимо оказать срочную медицинскую помощь.
Возникновение бурсита на кисти, позвоночнике либо локтевом суставе связано с разными нарушениями тканей. При наличии повреждения позвоночника и локтя, в большинстве случаев может появиться шишка.
Но немаловажное значение имеет характер самого повреждения суставов. Если в процессе получения травмы был нарушен кожный покров вследствие чего в рану попала инфекция, тогда возникает неспецифический бурсит.
Инфекционная форма болезни зачастую вызвана простым нарушением гигиенических и санитарных норм, включая и каждодневный быт. В некоторых случаях инфекция попадает в рану при оказании неквалифицированной медицинской помощи, и заболевание начинает развиваться на локте и позвоночнике.
Первичным признаком для появления опухоли в области позвоночника становится артрит. Особенности протекания болезни часто связаны с природой этой болезни. Волчаночный, ревматоидный, псориатический артриты спины способствуют началу развития бурсита на позвоночнике.
В основном подагра характеризуется наличием в области пораженных сочленений опухолей. Бурсит на позвоночнике, локте и кисти является достаточно опасным явлением, так как он влечет за собой различные осложнения.
Инфекция может попасть на локтевой сустав из другой части тела. Так появляется бурсит локтя. Кроме того, причиной этого заболевания является бруцеллез, туберкулез, сифилис и гонорея. Именно такие болезни, а не опухоль способствуют развитию последующих осложнений.
Оперативное вмешательство
Зрительно, как показано на фото, на позвоночнике, локте, кисти и прочих частях тела на ранней стадии развития заболевание почти незаметно. Зачастую диагноз устанавливается при наличии явного уплотнения. Для точного определения болезни врач назначает бактериологические анализы и исследование на серологические реакции.
Если опухоль находится в запущенном виде, тогда делается пункция воспаленного вещества. Определить наличие бурсита на суставе можно с помощью магнитно-резонансной томографии и рентгенодиагностики. А если патология не была вылечена вовремя, тогда пациенту назначается проведение операции.
Чтобы избежать появления образования на теле, необходимо не забывать о профилактике. Поэтому если работа человека связана с риском получения травмы, тогда необходимо использовать защитные средства.
К тому же перед занятиями спортом необходимо делать разминку и разогревать мышцы, а в конце тренировки следует сделать растяжку. Соблюдение правильного режима работы и сна, умеренные физические нагрузки – это оптимальные профилактические меры, препятствующие появлению бурсита.
Почему отекают колени и область ноги выше и ниже сустава
 Отек коленного сустава — это симптом воспалительного процесса, который может возникать вследствие различных болезней суставов, травм или других причин.
Отек коленного сустава — это симптом воспалительного процесса, который может возникать вследствие различных болезней суставов, травм или других причин.
Так как причин, почему отекают колени очень много, на первых этапах развития болевых ощущений диагностировать конкретный фактор, спровоцировавший опухоль, бывает довольно сложно.
Воспалительные процессы в суставах ног могут протекать совершенно по-разному, различаться по степени тяжести, и иметь разные причины.
В тоже время определить, что воспалительный процесс имеет место быть в принципе, самостоятельно очень легко. Помимо припухлости, возникает покраснение кожи, нарушение подвижности коленного сустава и болезненность при прикосновении.
О причинах распухших коленей
Воспаление могут провоцировать внешние воздействия и внутренние причины — различные заболевания.
Среди причин, почему отекают ноги в области коленных суставов можно выделить:
- Травма. В основном отёк образуется после ушиба коленного сустава. Состояние сопровождается болью, изменением цвета кожи, может возникнуть подкожное кровоизлияние. Помимо ушибов отёки возникают после переломов или разрыва связок.
- Переохлаждение. Уплотнение возникнет только лишь спустя какое-то время, когда в суставе начнут происходить необратимые процессы.
- Инфекция внутреннего характера. В данном случае в области коленного сустава развивается присутствующая в организме инфекция.
- Аллергия. Может возникнуть как реакция на укус насекомого.
- Тендинит — воспаление сухожилий из-за постоянной мышечной перегрузки.
- Бурсит — поражение суставной сумки.
- Остеопороз.
- Артрит.
- Подагра — воспаление из-за большого отложения солей.
- Сосудистые заболевания.
- Болезни почек, сердца.
- Нарушение циркуляции лимфы.
- Патология эндокринной системы.
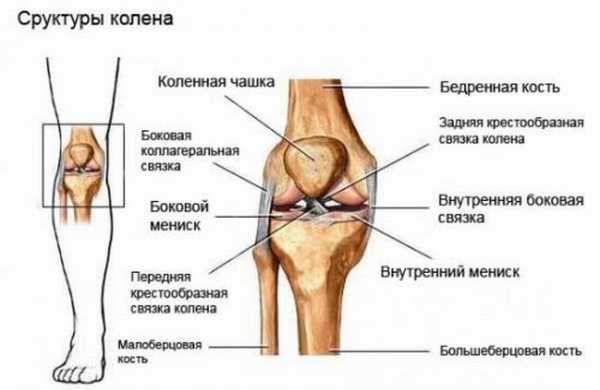
Если отечность поползла вверх…
Отёчность может локализоваться в разных областях нижних конечностей. Например, если отек ноги возник выше колена, это связано с такими причинами:
- Травмы коленного сустава. Среди них: ушиб, вывих, растяжение связок, повреждение мениска. Отличить серьёзную травму от обычного ушиба можно очень просто. При повреждении мениска будет присутствовать сильная боль и невозможность полноценно распрямить ногу. При растяжении связок голень становится подвижной. В случае вывиха колено принимает деформированный вид.
- Бурсит. При бурсите кожа становится горячей на ощупь, при пальпации под кожей нащупываются небольшие плотные комочки.
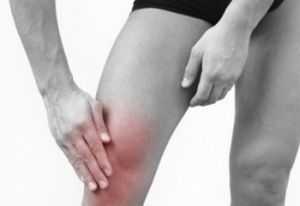 Очень часто больной не может самостоятельно передвигаться.
Очень часто больной не может самостоятельно передвигаться. - Тендинит — воспалительный процесс в сухожилиях, при помощи которых мышцы крепятся к костям. В случае повреждения колено очень сильно болит при движении, отекают ноги выше и ниже коленных суставов.
- Подагра. Это заболевание имеет хронический характер. Подагрические симптомы появляются не только в районе суставов пальцев рук и ног, но и в области колена. При этом кожа становится красной, возникает интенсивная боль. Приступ может длиться несколько дней, а затем исчезать.
- Септический артрит. Разновидность артрита инфекционного характера, который могут вызвать разнообразные бактерии. Отёк сопровождается болью, ознобом, гиперемией кожи.
- Остеопороз. Зачастую симптомы обостряются в момент погодных изменений. Боли могут иметь разную степень выраженности. Во время движения болит поражённый сустав и возникают дискомфортные ощущения.
- Полиартрит — артрит, аллергического характера, вызванный аллергеном, попавшим в организм. Отёк колена сопровождается крапивницей, бронхоспазмом и тошнотой. В данном случае воспаление проходит довольно быстро.
Отек, уходящий в стопы
Отек ноги ниже колена кроме вышеперечисленных чисто суставных проблем может быть вызван следующими причинами:
- Заболевания сердца. Недостаточность кровообращения приводит к образованию двухсторонних мягких отёков. Отёки появляются в вечернее время суток, по мере развития болезни они становятся постоянными. При этом наблюдается уплотнение тканей.
- Заболевания сосудов. Венозная недостаточность возникает при тромбофлебите или варикозе. При закупорке вен тромбом отекает, как правило, одна нога. Отек от голеностопа может подниматься гораздо выше колена. Нога при этом приобретает синюшный цвет и становится плотной на ощупь. Прикосновения вызывают боль.
- Хроническая венозная недостаточность проявляется мягкими припухлостями, которые проходят утром, т. к. во время сна отток крови улучшается. Отёки сопровождаются изменением цвета кожи, тяжестью в конечностях, ноющими болями, варикозные вены становятся очень заметными, могут появляться пятна и язвы.
- Болезни почек. Отёки возникают при выраженной степени патологического процесса. Они затрагивают обе ноги от колена вплоть до стопы. Опухоли мягкие, кожа бледная.
- Лимфатические отеки при лимфостазе. Появляются вследствие застоя лимфы. Припухлости начинаются от стопы и могут затрагивать бедро.
Локализация бывает двухсторонней или односторонней. Сначала ткани остаются мягкими, а потом возникает уплотнение. Кожа при этом имеет очень тёмный оттенок. Нога может значительно увеличиться в размерах.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Первая помощь
Если распухло колено и сильно болит, то избежать похода к врачу будет невозможно, однако необходимо оказать первую помощь в домашних условиях.
Какие мероприятия можно предпринять в данном случае, чтобы максимально понизить болевой синдром и избежать ухудшения ситуации:
- Если колено постоянно болит, необходимо максимально обездвижить ногу и стараться не совершать однотипных движений, которые нагружают коленный сустав.
- Очень хорошо помогает справиться с отеком лед. Кусочки льда нужно обмотать тканью и приложить к отёку не более чем на пятнадцать минут. Процедуру можно повторять, но не больше четырёх раз в день. Вместо льда можно использовать какой-либо продукт из морозилки.
- Положить ногу в вытянутом положении на возвышенность, чтобы уровень ноги был чуть выше сердца.
- Принять противовоспалительные средства — Ибупрофен, Аспирин.
Комплекс мер
Лечение при отеках коленного сустава будет напрямую зависеть от первопричины.
Медикаментозная терапия
Исходя из того, как велико разнообразие заболеваний, вызывающих отёчность, медикаментозное лечение не должно ограничиваться одной группой препаратов, а обязательно должно включать в себя компонент, действующий на конкретную причину развития патологии.
Так, можно выделить следующие препараты различных групп, применяющихся в терапии:
- диуретики — Фуросемид, Индапамид;
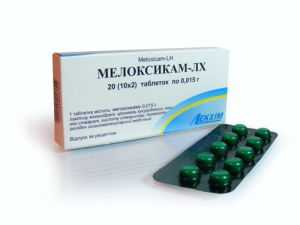
- противоотечные — L-лизина эсцинат;
- улучшающие лимфоотток — Лимфомиазот;
- противовоспалительные — Мелоксикам, Диклофенак;
- противоаллергические — Тавегил, Супрастин.
Также некоторые заболевания предполагают специфической терапии. При септическом артрите назначаются антибиотики. При заболевании почек назначаются кортикостероиды и цитостатики. Патологии эндокринной системы лечат при помощи гормона щитовидной железы. В случае тромбоза назначаются антикоагулянты и антиагреганты.
Процедуры физиотерапии
Физиотерапия применяется не только при травмах, но также и при болезнях суставов — артрите и артрозе, венозной недостаточности, тендините и лимфодерме. Такие процедуры стимулируют биохимические процессы в тканях, улучшают кровообращение и тонус сосудов.
Под процедурами физиотерпии понимается:
- электрофорез и фонофорез медикаментами;
- магнитотерапия;
- лазерное лечение;
- УВЧ-терапия;
- грязелечение.
Мануальная терапия и лечебная физкультура
Лечебная физкультура — это неотъемлемая часть лечения травм, тендинита, болезней опорно-двигательного аппарата. Упражнения помогают более быстро восстановить утраченный объём движений, и являются профилактикой скованности суставов.
Занятия должны проходить систематически. Ни в коем случае нельзя допускать возникновения болей во время тренировок.
Массаж очень эффективен при лимфостазе и венозной недостаточности. Самыми действенными считаются вакуумные и лимфодренажные методики.
При подагре очень хорошо бороться с отёками помогает йодотерпия. Для этого используют раствор йода и аспирина, которым смазывают поражённые участки. Также назначаются противовоспалительные препараты.
Хирургическое лечение
Операции выполняются при травмах колена — в случае повреждения мениска или растяжения связок.
Бурсит лечится при помощи тепловых процедур, обездвиживания колена, приёма обезболивающих и противовоспалительных средств. Иногда требуется операция.
Операция обязательно при тромбозе тяжёлой степени, когда другими методами восстановить проходимость сосудов невозможно. В этом случае выполняется извлечение тромба.
При варикозах удаляют патологически изменённые участки вен. При лимфостазе восстанавливают сосудистую проходимость для лимфы.
Что предлагает народная медицина?
В тех случаях, когда распухло колено, но еще не очень сильно, народное лечение может быть только вспомогательным и должно проводиться под строгим контролем врача.
Рекомендуемые рецепты и методы:
- Делать промывания отваром на основе лекарственного окопника, лопуха или брусники. Компоненты нужно залить литром воды и кипятить до того момента, пока не выкипит пол — литра. После этого отвар нужно процедить и промывать отёк.
- Натереть свежий картофель до кашеобразной консистенции. Полученное средство положить на отёчную зону, замотать сверху пищевой плёнкой, а сверху хлопчатобумажной тканью. Такой компресс следует держать не менее двух часов, а также оставлять на всю ночь.
- Наполнить тканевые большие мешки или наволочки свежими листьями берёзы. Опустить туда ноги таким образом, чтобы листья покрывали ноги выше колен. Такую процедуру стоит проводить на протяжении нескольких часов. К концу процедуры начнётся сильное потоотделение в нижних конечностях. После этого листья нужно будет заменить на свежие.
- При небольшом отёке хорошо помогает примочка из лечебной глины. Её нужно прикладывать к воспалённому месту.
- Делать ванночку для ног. Для этого нужно в горячую воду добавить ложку пищевой соды, маленькую ложку йода и стакан соли. Ноги нужно опустить в раствор и держать в течение полу — часа. Эту процедуру желательно выполнять не меньше десяти дней.
Сохранить коленям здоровье возможно — но как?
Если есть склонность к подобным проблемам, следует:
- Держать время от времени ноги в приподнятом положении. Это способствует нормальной циркуляции крови.
- Носить эластичные чулки. Они продаются как для женщин, так и для мужчин.
- Пересмотреть своё меню и постараться как можно меньше употреблять солёной пищи. Соль препятствует нормальному выведению жидкости из организма.
Отёки не являются самостоятельной болезнью, поэтому сами по себе представлять опасности они не могут. Однако игнорировать их появление не стоит, ведь это признак патологического процесса, который возникает из-за обострения того или иного заболевания.
При появлении отёчности не стоит откладывать визит к специалисту. Чем раньше будут приняты меры, тем успешнее и быстрее будет проходить лечение.
Содержание:
- Виды заболевания
- Основные сведения
- Современная терапия
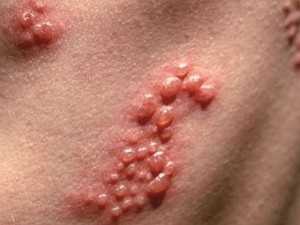
- Травы и диета
Псориаз – это упорная хроническая неизлечимая болезнь кожи, причина которой до сих пор остаётся неизвестной. При этом на коже постоянно или периодически появляются участки шелушащейся сухой красной или розовой кожи. Чаще всего такие участки возникают на коленях или локтях, хотя в некоторых случаях высыпания могут диагностироваться и на коже туловища и даже на голове. Заболевание дебютирует у детей в возрасте 10 лет и старше. У малышей младшего возраста недуг практически не диагностируется.
Виды заболевания
О том, что такое псориаз, не понаслышке знает каждый, у кого было диагностировано это заболевание. Известно несколько видов этого заболевания.
- Бляшковидный псориаз.
- «Обратная» форма диагностируется на сгибательных поверхностях.
- Каплевидный псориаз чаще всего диагностируется у детей и молодых людей.
- Пустулезная или экссудативная форма.
- Псориаз ногтей, лечение которого также длительно, как и кожных проявлений.
- Псориатический артрит.
- Псориатическая эритродермия.
Что же это такое – псориаз и почему до сих пор не удалось научиться его лечить? Дело в том, что до сих пор никто точно не знает, почему именно он возникает. Некоторые винят в этом наследственность, некоторые считают, что во всём виноваты микробы и вирусы, а некоторые выдвигают предположение о том, что это аутоиммунное заболевание, то есть клетки организма начинают уничтожать сами себя. Но точно известно, что болезнь не передаётся при контакте с другими людьми.
А если неизвестны её причины возникновения, то ни о каком на самом деле действенном лекарстве речи просто быть не может. А если этот недуг вызывается нарушением в строении того или иного гена, а такая теория тоже имеет место быть, то значит — лечить его не научается ещё очень долго.
Основные сведения
История болезни своими корнями уходит в далёкое прошлое. В древние времена считалось, что это своеобразная разновидность проказы и люди, которые были практически здоровы, должны были весь остаток жизни проводить в лепрозориях, где жили больные проказой.
Что это – псориаз и что лежит в его основе? В норме поверхность кожи обновляется раз в 28 дней. Но при болезни это обновление происходит раз в 4 дня. А накопленные клетки образуют своеобразные бляшки, кожа на которых за 4 дня просто не успевает смениться на новую. Вот отсюда и появление новых чешуек, которые присутствуют на месте псориатической бляшки постоянно.
К симптомам можно отнести такие проявления, как:
- Появление зудящих, болезненных красных пятен.
- Сильный зуд.
- Обесцвечивание ногтей.
- Боль в суставах.
Все признаки псориаза может определить только врач. Он же поставит правильный диагноз и назначит лечение.
Современная терапия
 Ответить на вопрос о том, как лечить псориаз, довольно сложно. Современная медицина имеет немало лекарственных препаратов, которые способны облегчить состояние пациента, однако вылечить его до конца они не способны.
Ответить на вопрос о том, как лечить псориаз, довольно сложно. Современная медицина имеет немало лекарственных препаратов, которые способны облегчить состояние пациента, однако вылечить его до конца они не способны.
Например, очень часто в лечении используются мази. Среди них большой популярностью пользуются те, что содержат в своём составе кортизон. К ним можно отнести триамцинолон, флюоцинолон и флюоцинонид. Наносить эту мазь при псориазе стоит сразу после ванны, чтобы предупредить сухость шелушащегося участка. А чтобы контролировать повреждения и очищать кожу от чешуек, нужно использовать препараты на основе витамина А или D.
О том, как избавиться заболевания, написано на многих сайтах. На них же приводится немало рецептов народных средств, которые одним помогают, а другим не могут помочь совсем. Поэтому к такой информации стоит относиться настороженно и не заниматься самолечением без консультации дерматолога.
Лечение, как правило, проводится в домашних условиях и только в самых тяжёлых случаях человека могут положить в стационар. Дома каждый, у кого был диагностирован этот неприятный недуг, может самостоятельно обрабатывать поражённую кожу такими препаратами, как берликорт, кеналог, флуцинар и многими другими.
Все эти препараты довольно эффективны при лечении и могут помочь побороть кожные проявления. Но список этих препаратов довольно большой, поэтому человеку, далёкому от медицины, выбрать нужное средство, которое помогло бы снять все симптомы и на самом деле дать хороший лечебный эффект, довольно трудно.
Травы и диета
Как вылечить псориаз травами и возможно ли это сделать? В этот список стоит включить чистотел, крапиву, череду, тысячелистник, мелису, валериану. Применять эти травы можно по отдельности, а можно в виде сбора, за основу которого берётся чистотел.
Что же касается питания, то, как показывает практика, оно никак не влияет на развитие рецидивов или наступления ремиссии. Поэтому единственное лекарство от этой болезни – это мазь, которая может быть как на основе гормонов, так и без них. Однако гормональные мази помогают уменьшить шелушение кожи и зуд, который в некоторых случаях может быть очень сильным. Другую информацию о том, чем лечить псориаз вы можете получить у своего лечащего врача.
- Проявления и лечение артроза большого пальца ноги
- Остеохондроз поясничного отдела — какие могут быть последствия?
- Распространенный остеохондроз грудного отдела позвоночника — что это?
- Лечение ушиба позвоночника
- Что такое гиперлордоз шейного отдела позвоночника?
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
- 15 июля 2018
- Можно ли вылечить сколиоз с помощью апитерапии?
- Почему столько времени не срастаются переломы?
- Что делать, если после падения появились боли в груди?
- Могут ли это быть симптомы перелома?
- Может ли спондилоартроз быть причиной боли в пояснице
14 июля 2018
13 июля 2018
12 июля 2018
11 июля 2018
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2018 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальностиИнформация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
artrit.1posustavy.ru
Шелушится кожа на локтях и коленях, что делать
Квалифицированный ответ на вопрос, почему у вас шелушится кожа на локтях и коленях может дать только дерматолог или эндокринолог. В случае с локтями шелушение кожи обычно объясняется привычкой или необходимостью постоянно на них опираться во время какого-либо занятия, но иногда причиной этого неприятного явления может быть неправильная работа щитовидки или недостаток в организме витаминов А и В.
Если у вас шелушится кожа на локтях и коленях, а за окном весна и скоро настанет время купальников и мини юбок, то расстраиваться не следует. Шелушение кожи на локтях лечится, причем домашними средствами, и вот несколько проверенных на практике рекомендаций, что для этого можно предпринять. Итак,
Что делать, если шелушится кожа на локтях
• Прежде всего, следует избавить организм от недостатка витаминов А и В. Они возвратят коже устойчивость к внешним воздействиям, но принимать витамины лучше всего дозами, которые пропишет врач. • Ежедневно смазывайте кожу локтей оливковым маслом.• Несколько раз в неделю на 20 минут помещайте локти в смесь крахмала и теплого молока. Для приготовления такой целебной ванночки надо столовую ложку крахмала смешать с двумя стаканами молока.• От потемнения кожу локтей спасет их периодическое смазывание лимонным или огуречным соком.
Что можно предпринять, если шелушится кожа на коленях
От шелушения кожи на коленях можно избавиться с помощью капустной маски. Просто измельчите в блендере лист капусты, нанесите капустную кашицу на колени, закрепите их кусками полиэтилена, а через 20 минут снимите.
Описанная выше крахмально-молочная смесь эффективна и при лечении шелушения кожи коленей, но применять её следует в виде компресса.
И последнее. Когда шелушится кожа на локтях и коленях, то раз в неделю (но не чаще!) необходимо удалять её отмершие частички при помощи скраба. Лучше всего применять скрабы, содержащие биологически активные вещества, которые не только удаляют старые, мертвые клетки кожи, но и способствуют образованию новых.
ЧТО ДЕЛАТЬ, ЕСЛИ ШЕЛУШИТСЯ КОЖА НА ЛИЦЕ
www.adviceskilled.ru