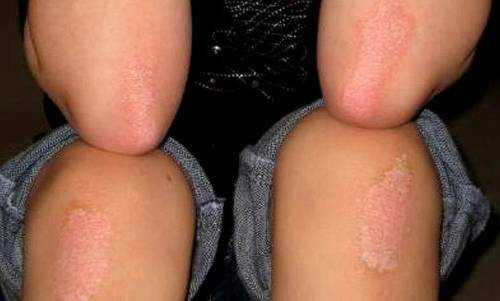
Покраснение кожи и зуд под коленом у взрослых и детей: причины заболеваний и методы лечения. Покраснение кожи на коленях
псориаз, экземы и атопический дерматит
Содержание статьи:
Появление на кожных покровах зон измененного цвета – повод для беспокойства и скорейшего обращения к специалисту. В большинстве случаев патологические состояния – следствие реакции на внутренний или внешний раздражитель. Но также они являются предупреждением о развитии тяжелого заболевания. Рассмотрим по каким причинам может появляться покраснение кожи под коленом и непосредственно на их поверхности.
Покраснения, вызываемые заболеваниями

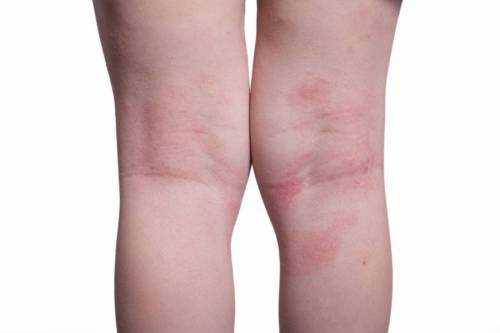
Красные пятна на коленях у взрослых
Гиперемия или изменение тона кожных покровов в большинстве случаев – проявление раздражения в результате воздействия внешних факторов. Это может быть неправильно подобранный крем или другое уходовое средство для тела, контакт кожных покровов с синтетической тканью. Подобного рода предпосылки для появлению красных пятен легко определить и устранить самостоятельно. Однако существует ряд заболеваний, при которых потребуется медицинское вмешательство.
Варикоз
Красные пятна, а также синяки, образующиеся на поверхности колен, могут быть признаком начальной стадии варикоза. Вероятность этого тем выше, чем чаще у больного отмечаются тяжесть и боль в нижних конечностях.
Важно: варикозное расширение вен нельзя оставлять без медицинского внимания. На поздних стадиях запущенная патология приводит к развитию иных тяжелых заболеваний – флеботромбоз и тромбофлебит. Могут развиться трофические язвы, которые не поддаются лечению.
Гемангиома
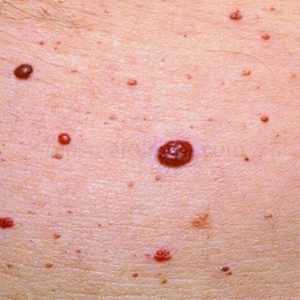
Гемангиома
В случаях, когда красные пятна на локтях и на коленях появляются без причины, специалисты склонны подозревать такую патологию, как гемангиома. Этот вид опухоли доброкачественной природы представляет собой сплетение кровеносных сосудов. Внешне образование похоже на родинку красного цвета.
Если гемангиома расположена не на участках, которые легко травмируются (колени и локти входят в этот список), она не причиняет никакого дискомфорта. Чаще всего удаляется хирургическим способом.
Сахарный диабет
Гиперемия кожных покровов при этом заболевании – явление, которое встречается достаточно часто. Пятна возникают симметрично, т. е. они наблюдаются, например, и на левом, и на правом колене. Могут поражаться и участки чуть ниже сустава.
В специализированной литературе можно встретить покраснение и зуд под коленками и на их поверхности как один из клинических признаков сахарного диабета любого типа.Важно: если диабет развился у людей с ослабленной иммунной системой, пятна постепенно могут изменять свой тон, переходя от насыщенного красного к коричневому. Пациенты с избыточным весом и диабетом отмечают у себя темные пятна, а также синяки, локализурующиеся в области колен.
Недостаток в организме витаминов
Появление на коленях темных пятен без видимых причин может свидетельствовать в пользу нехватки витамина С. Они могут иметь насыщено красный, переходящий в фиолетовый тон. Внешне пятна схожи с синяками. Патологические образования исчезают, если была назначена корректная программа терапии. Главным ее пунктом является насыщение рациона продуктами, которые содержат в достаточном количестве витамин С.
Факт: лидерами по содержанию аскорбиновой кислоты или витамина С является сладкий перец (особенно зеленого и красного цвета).
Заражение гельминтами
Признаки заражения глистами
Многие полагают, что наличие в желудочно-кишечном тракте паразитов (лямблии, глисты) никак не отражается на состоянии кожных покровов. Это большое заблуждение. Гельминтоз одним из своих признаков имеет шелушение кожных покровов и появление пятен. Нередко пятна могут быть тактическим горячими.
Про заражение паразитами также говорят другие клинические проявления:
- угревая сыпь на лице;
- хрупкость ногтей;
- нарушение нормального опорожнения кишечника (запоры или, напротив, диарея), вздутие;
- повышенная утомляемость;
- тошнота, сопровождающаяся рвотой.
Псориаз
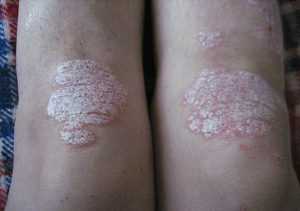
Псориаз на коленях
Пятна на кожных покровах – одно из клинических проявлений множества кожных заболеваний. Например, псориаз. Чаще всего он поражает коленные и локтевые суставы, ягодицы.
Псориаз на коленях, как видно на фото, выглядит как красные, иногда розовые, светлосерые пятна, покрытые чешуйками белого цвета. Отличие псориаза от других кожных заболеваний в том, что после соскабливания небольшого количества чешуек пятна приобретают глянцевый налет и покрываются небольшими капельками крови. Псориаз очень тяжело поддается лечению и не всегда результат бывает положительным.
Грибковое поражение
Микоз
Шелушащиеся и зудящие пятна на коленях могут говорить о грибковом поражении. В медицине используется термин микоз. Окрас пятна – бледно-красноепочти розовое. Наличие ободка четкого очертания – один из признаков заражения грибком.
Следует помнить, что микоз – заразное заболевание. Он передается не только от человека к человеку, но и через бытовые предметы. Группу риска составляют те лица, которые часто посещают общественные бассейны, бани. А также люди с пониженным иммунитетом.
Если очаг заражения располагается на колене, больному следует максимально изолировать пораженный участок. Например, накладывать стерильную повязку или носить брюки.
Лишай
Это обширное состояние, которое включает в себя ряд патологий. Наиболее опасный – стригущий лишай,
Розовый лишай
поскольку это грибковое заболевание крайне заразное. Пятна имеют четкую круглую форму. На ощупь они сухие. Состояние сопровождается сильным зудом.
Розовый лишай развивается под влиянием ряда факторов. Например, стрессовые состояния, ОРЗ, нарушение пищеварения. Незадолго до появления первых высыпаний больной жалуется на головную боль, легкое недомогание. Может отмечаться суставная боль.
Красный плоский лишай отличается пятнами темного оттенка, внешне схожими на узелки небольшого размера. Еще один характерный признак – ярко выраженный зуд. Провоцирующими факторами выступают ослабление защитных сил и расстройства нервной системы.
Нарушения гормонального плана
Покраснения под коленями и непосредственно на их поверхности могут возникать на фоне гормональных нарушений.
Заподозрить это можно по другим клиническим проявлениям:
- снижение качественных характеристик ногтей и волос;
- нарушение качества сна;
- резкое повышение веса.
С подобными состояниями должен разбираться исключительно специалист.
Причины красных пятен у детей
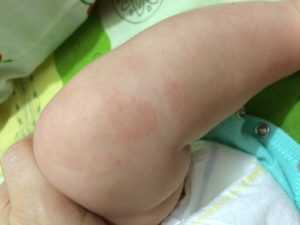
Красные пятна на коленях у детей
Гиперемия отмечается не только у взрослых, но также и у детей. Они могут свидетельствовать в пользу целого ряда заболеваний. Начиная от потницы и заканчивая аллергическими реакциями.
Атопический дерматит
Это хроническое заболевание кожи воспалительного типа. Природа состояния – аллергическая. Риск развития возрастает, если среди близких родственников ребенка отмечались случаи атопического дерматита. Чаще всего диагностируется у детей, достигших возраста 2-3 месяцев. В ряде случаев заболевание полностью проходит к 3–4 годам. Однако оно может остаться и на постоянной основе.
Атопический дерматит развивается на фоне аллергий разного происхождения:
- пищевой;
- контактной;
- на пыль, пыльцу.
Появление на кожи сухих красных пятен – проявление нарушения работы внутренних органов ребенка. Из-за незрелости его желудочно-кишечного тракта некоторые из попадающих в организм веществ не усваиваются и, соответственно, не могут быть переварены кишечником. Как результат – нормальные вещества становятся антигенами, т. е. чужими для организма.
При атопическом дерматите главное лечение – исключение аллергена и соблюдение специальной диеты.
Экзема
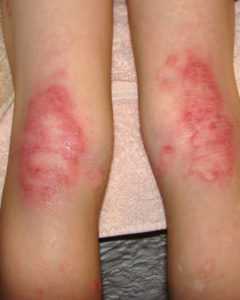
Экзема у детей
Еще один пример хронического аллергического заболевания, развитие которого также сопровождается появлением красных пятен. Патологическое состояние сопровождается сильным зудом. В его течении часто отмечаются рецидивы.
К провоцирующим факторам относятся:
- прием некоторых медикаментов;
- пищевые аллергены;
- шерсть животных, плесень, пыль;
- содержащие химические ароматизаторы и красители средства бытовой химии и гигиены;
- наличие очагов хронической инфекции;
- заражение паразитами;
- хронические стрессы.
Первично красные пятна при экземе охватывают только щеки. Однако при отсутствии лечения гиперемия кожных покровов переходит на область коленей.
При лечении экземы терапия подбирается исключительно в индивидуальном порядке. Чаще всего назначается диета с исключением аллергенов.
Общая лечебная тактика
При появлении красных пятен следует обратиться за консультацией к дерматологу. Это поможет исключить вероятность развития хронических состояний и/или дополнения инфекционным поражением.
Важно: до обращения к врачу не рекомендуется обрабатывать пятна какими-либо мазями. Иначе правильно диагностировать состояние будет затруднительно.
Существуют правила, которым должен следовать человек при появлении красных пятен:
- отказаться от использования косметических средств из-за большого количества отдушек и других добавок искусственного происхождения;
- ежедневная обработка пораженных участков теплой водой с использованием хозяйственного или дегтярного мыла;
- обработка кожи отваром ромашки;исключение из рациона специй, копченостей, спиртных напитков, чая, кофе.
Если красные пятна – следствие заражения грибком, то назначаются антимикотические препарата. Заражение кожными паразитами устраняется использованием противопаразитарных средств.
Аллергические реакции, ставшие причиной появления красных пятен, требуют обязательного приема антигистаминных препаратов (перорально или в виде инъекций). Кожные покровы обрабатываются составами с противоаллергическим эффектом.
nogostop.ru
Почему появляется сыпь на коленях у взрослых, как от нее избавиться
Высыпания могут появляться под действием различных факторов. К серьезным последствиям приводит любой из них, даже кажущийся незначительным:
— укус насекомого вызывает зуд и покраснение. При расчесывании места укуса в ранку может попасть инфекция. Также существует опасность, что сам клоп или комар является переносчиком заболевания, даже энцефалита;
— повреждения кожи, вызванные ее натиранием или ударом, воспаляются и развиваются в покраснения и сыпь;
— появление грибка сопровождается различными пятнами и раздражением;
— аллергическая реакция на продукты питания или действие внешних факторов может проявляться в разных местах, в том числе и на коленях;
— дерматологические заболевания, такие как экзема, лишай или чесотка, вызывают появление точечек или пузырьков;
— воспаления на коленях могут быть следствием такого заболевания, как сахарный диабет.
Самостоятельно определить, что вызвало высыпание на коленях, чаще всего невозможно. Необходимо обратиться в поликлинику, пройти обследования, и только после этого врач сможет дать свои рекомендации.
Если у вас появилась сыпь, а диагноз еще не поставлен, постарайтесь уменьшить неприятные ощущения. Облегающие брюки или джинсы усиливают раздражение на воспаленных участках. Ткань трется об кожу, вызывая боль и провоцируя аллергию. Одежда должна быть свободной, пошитой из натуральной ткани. Юбка до колена и вовсе противопоказана.
Постарайтесь в этот период придерживаться диеты, исключив из рациона продукты, которые могут провоцировать проявление аллергии. Избегайте контактов с животными, их шерсть чаще всего вызывает раздражение и появление высыпаний.
Как бы ни чесались колени, ни в коем случае нельзя их расчесывать. Это приведет к появлению открытых ран, в которые может попасть инфекция. Кожу нужно промывать теплой водой с мылом или настоем из ромашки. После этого воспаленное место протирается антигистаминным лосьоном и оливковым маслом, что позволяет избавиться от зуда и способствует заживанию ранок. Можно принимать ванну с экстрактом можжевельника или отваром из листьев майорана.
Если вам удалось снять зуд, успокаиваться не стоит. Не откладывайте посещение врача. Сыпь на коже может иметь более серьезные последствия, поэтому нужно пройти курс лечения.
www.wday.ru
Зуд кожи под коленками и покраснение / Все про зуд и его лечение
Как сухость кожи, так и начало воспалительного процесса в суставе могут проявить себя краснотой и зудом в подколенной области. Этими же симптомами сопровождаются укусы насекомых, аллергии и кожные заболевания.
Укусы насекомых и аллергическая реакция являются наиболее распространёнными причинами появления покраснения и зуда под коленками. Эти кожные симптомы является защитной реакции организма на внешние или внутренние раздражение. Часто они проходят самостоятельно,но иногда нужно прибегать к лекарственным средствам уменьшающим зуд. Однако всегда важно выявить первопричину и направить лечение на основное заболевание, а не на симптомы.
Укусы насекомых
Множество капилляров, пронизывающих кожу ног, делают их привлекательными для кровососущих насекомых. Комары, мухи, мошки, блохи и клопы всегда рады подкрепиться, но поглощая кровь, они заносят в рану свою слюну. Именно на неё окружающие ткани отзываются воспалением и зудом. Аналогичный, но куда сильнее выраженный отклик происходит на укусы пчёл, ос, шершней или шмелей. Травмированное место краснеет, отёк может распространиться значительно ниже или выше коленки, зуд сопровождается болевыми ощущениями.
В область под коленками любит вгрызаться клещ. Сам процесс его подселения обычно не замечают, так как его слюна обладает анестетическим действием, а позже маленькая чёрная точка обнаруживается только при внимательном осмотре. Организм реагирует на инородное тело покраснением, воспалением, зудом, повышением температуры.

Основная же опасность в том, что эти насекомые распространяют вирусный клещевой энцефалит и болезнь Лайма (боррелиоз). Потому при самостоятельном извлечении клеща нужно быть внимательным. При появлении температуры, головной боли и общей слабости нужно незамедлительно обратиться за помощью в любое медицинское учреждение.
При сильном покраснении и отечности после укусов насекомых следует принять любой антигистаминный препарат, например Тавегил, Кларитин, Супрастин. Указанные препараты способствуют уменьшению отёка и зуда от укуса под коленками вызванными кровососущими насекомыми. Из обилия местных средств, обладающих противозудным действием, можно выбрать Фладекс, Фенистил гель, бальзамы Спасатель или Хранитель.
Аллергические реакции
Одежда, средства личной гигиены, стиральный порошок, лекарственные средства и многое другое может спровоцировать появления аллергического зуда под коленками.
Несмотря на источник и аллерген, все они вызывают сходные симптомы: покраснение, сыпь, зуд, шелушение кожи под коленками. Например, эта зона – одна из областей проявления аллергии на холод, а гормональные контрацептивы могут вызывать изредка возникающий зуд на внутренней стороне колена.
Первая задача в лечении – определение виновника аллергии и устранение контакта с ним. Диагностику проводят в клинике с помощью различных тестов, по итогам которых назначается, и медикаментозная терапия антигистаминными средствами разных поколений (Супрастин, Цетиризин, Лоратадин). Они могут быть как в таблетках, так и местного действия: мази, гели, спреи, кремы и т.п.
Кожные болезни подколенной области
Если исключить инфекционные болезни кожи, такие как фолликулит, фурункулы и прочие заболевания, образующиеся из-за проникновения в кожу патогенных бактерий, то чаще всего в этой зоне локализуются нейродермит, экзема и псориаз.
Экзема
Часто ее называемая атопическим дерматитом, считается преимущественно детским заболеванием, но иногда она затихает на годы, а затем возникает уже во взрослом возрасте. Она поражает определённые участки тела, в том числе и под коленями, сообщая о себе покраснением и зудом шелушащейся кожи. Кожа становится сухой и грубой, чешется и покрывается мелкими пузырьками.
Причины активации болезни во многом совпадают с причинами аллергий: химические вещества в одежде, моющих средствах, пищевых продуктах, выделения пылевых клещей и прочее. Толчком могут послужить стрессы, психические перегрузки и иные сильные переживания.
Основным методом борьбы с экземой остаётся назначение крема или мази с кортикостероидами. Из современных стероидных препаратов это могут быть Элокон и Кутиват. В тяжёлых случаях поражённую область обрабатывают ультрафиолетом, а при сильном ночном зуде назначаются антигистаминные препараты первых поколений (Супрастин, Тавегил).
Нейродермит
В области под коленками зуд без видимых причин, который то пропадает, то усиливается, позволяет заподозрить начало нейродермита. По мере развития процесса появляется характерная сыпь. Виновника болезни можно найти в аллергии, неправильном питании, отравлениях, нарушении иммунитета из-за стресса, нервного напряжения, негативных эмоций.
К нему склонны люди, уже страдавшие экземой или аллергиями. В качестве лечения кожи колена используют мази с кортикостероидами, предназначенные специально для нейродермита (Элоком, Фторокорт). Терапия направлена и на источник заболевания. Показана физиотерапия, процедуры SPA-салонов, применяется электросон, суггестивная терапия, диадинаматерапия.
Псориаз
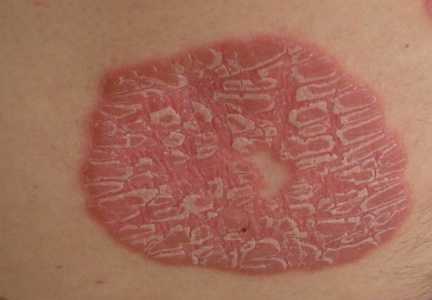 В качестве инициатора псориаза выступают стрессы, нервные потрясения, наследственность, снижение иммунитета. Они приводят к появлению под коленями зудящих красных пятен. Покрасневшие бляшки кажутся серебристыми от постоянно отслаивающихся чешуек кожи, это отшелушивание напоминает перхоть. Для местного лечения применяют наружные средства с дёгтем или кальципотриолом, стероидные препараты, помимо этого, проводят системную терапию, фототерапию и физиотерапию.
В качестве инициатора псориаза выступают стрессы, нервные потрясения, наследственность, снижение иммунитета. Они приводят к появлению под коленями зудящих красных пятен. Покрасневшие бляшки кажутся серебристыми от постоянно отслаивающихся чешуек кожи, это отшелушивание напоминает перхоть. Для местного лечения применяют наружные средства с дёгтем или кальципотриолом, стероидные препараты, помимо этого, проводят системную терапию, фототерапию и физиотерапию.При любых кожных высыпаниях и зуде своевременное обращение к дерматологу поможет защитить от осложнений. Псориаз, проявившийся на сгибах коленок, способен перейти в артропатическую форму. Среди признаков артропатического псориаза можно выделить отёки суставов и снижение их подвижности, болезненность при прощупывании, в запущенном состоянии может начаться эритродермия, когда в процесс вовлекается вся кожа тела.
Болезни коленного сустава
Воспалительные процессы сухожилий и суставов колена могут сопровождаться зудом и покраснением в этой области. Предположить их начало можно по характерным признакам заболеваний, особенно, если не наблюдается повреждения кожных покровов.
Ощущение боли и трудность сгибания ноги в колене, затем переходящие в постоянный болевой отклик даже при лёгком шевелении, с отёком и деформацией нижней конечности – проявления артрита (гонартрита).
Бурсит, возникающий после травмы или большой нагрузки на колено, представляет собой воспаление бурсы примыкающей к коленному суставу или сухожилиям. Болезненный синдром выражен слабее, чем при артрите, в области поражения заметен отёк и краснота кожи, чувствуется жжение и локальное повышение температуры.
Часто чувство жжения и зуда, с покраснением и опуханием колена появляются при разрыве кисты Бейкера. Эта киста подколенной ямки обнаруживается при полном разгибании ноги. Подвижность ноги становится ограниченной, болезненной и требует немедленного вмешательства врача.
httpss://www.youtube.com/watch?v=_O6REytvoks
Эти заболевания требуют комплексного лечения, направленного на снятие воспаления, улучшение обменных процессов и устранение причины возникновения. Подбор лекарств осуществляется после диагностирования болезни. Выбираются средства местного и системного лечения, после окончания острой фазы воспаления назначаются физиопроцедуры и лечебная физкультура.
Помните, что обращение к врачу при первых признаках недомогания, ускоряет процесс выздоровления. Кроме лекарственных препаратов, для облегчения зуда под коленками применяют домашние средства: прикладывают лёд к отёку, протирают укусы любым антисептиком (водным раствором марганца, перекисью или простым лосьоном на спиртовой основе) или делают примочки из отваров противовоспалительных трав. Но лечение аллергий, заболеваний суставов и кожи должно быть согласовано со специалистом.
Понравилась статья? Поделитесь ей:
tutzud.ru
Сыпь под коленками у взрослого: причины, как вылечить
Часто, особенно в зимнее время, появляется сыпь под коленками у взрослого. Она может свидетельствовать об обычном раздражении за счет ношения теплой, натирающей кожу одежды. В результате механического воздействия и повышенной чувствительности кожи можно обнаружить на ней высыпания.
Но иногда прыщики появляются внезапно без видимых причин. Такие изменения должны насторожить. Ведь они сигнализируют о серьезных патологиях в организме. Важно обратиться к дерматологу, который поможет установить причины высыпаний. Только после этого назначается лечение.
Внешние факторы
Причины, спровоцировавшие сыпь на коленях у взрослых, могут быть различными. На некоторые люди попросту не обращают внимания, поэтому обнаружившие изменения становятся внезапностью.
В большинстве случаев сталкиваться приходится с механическим раздражением. Колени могут тереться о предметы одежды. Изменения могут наблюдаться у мужчин, которые носят брюки, а также у женщин в юбках по колено.
Не все ткани провоцируют высыпания. Среди наиболее опасных выделяют синтетические и шерстяные изделия. После внешнего воздействия кожа в области коленного сустава становится красной, покрывается мелкими прыщиками. Высыпания могут болеть, чесаться.
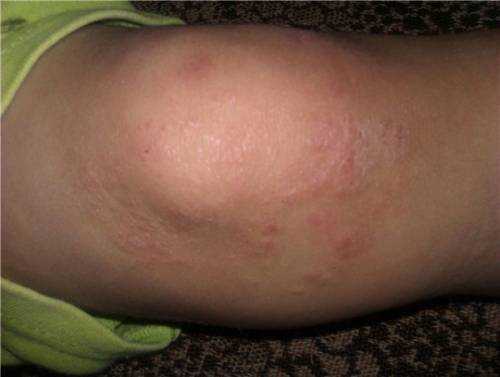 У взрослых и детей высыпания могут появиться при натирании данной области грубыми тканями
У взрослых и детей высыпания могут появиться при натирании данной области грубыми тканямиНекоторые думают, что подобная реакция не является опасной. Ведь достаточно устранить раздражающий фактор, после чего кожа восстановится. На деле оказывается, что сыпь действительно не приводит к негативным последствиям. Но, если расчесывать ее, через раны могут проникнуть болезнетворные бактерии с одежды. В этом случае может развиться серьезный воспалительный процесс.
Раздражение подобного рода может стать следствием укуса насекомого. По отличительным признакам высыпаний врач определит, какой представитель травмировал поверхность кожи. Часто в области коленей зудящие прыщики появляются в результате воздействия:
- энцефалитного клеща;
- комара;
- гнуса;
- постельного клопа;
- блохи;
- чесоточного клеща.
Сыпь под коленками может быть аллергической реакцией на некоторые раздражители. Часто таковыми являются средства бытовой химии. Поэтому раздражение проявляется на стиральный порошок, ополаскиватель, гель для душа, пену для ванны.
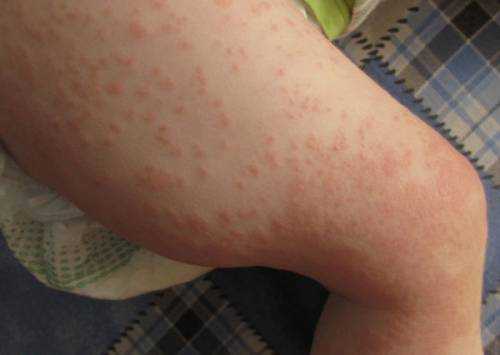 Если высыпания распространяются на соседние участки, можно предположить развитие инфекционного поражения
Если высыпания распространяются на соседние участки, можно предположить развитие инфекционного пораженияВысыпание может появиться при проникновении грибка или бактерий в микроскопические трещинки на коже. Травмированные ткани становятся входными воротами для болезнетворных бактерий. Сыпь в этом случае свидетельствует о воспалительном процессе.
Чтобы подтвердить или исключить вариант с внешним раздражением, необходимо тщательно запоминать, после чего появилась сыпь. В этом случае лечение будет назначено в соответствии с раздражающим фактором.
Внутренние нарушения
Внутренние причины, по которым появляется крапивница на коленках, выявить намного сложнее. Ведь только опрос пациента результата не даст. Для постановки диагноза потребуется консультация врачей. Например, часто устанавливается, что сыпь появляется при повышении уровня сахара в крови.
Нередко наблюдаются изменения в детском возрасте. До двух лет любой новый продукт, введенный в рацион, может провоцировать появление сыпи на локтях и коленях. Важно употреблять не знакомую ранее пищу постепенно.
 Сыпь в областях коленей и локтей может свидетельствовать о развитии псориаза
Сыпь в областях коленей и локтей может свидетельствовать о развитии псориазаЕсли ребенок находится не на грудном, а на искусственном вскармливании, то неправильный подбор смеси может привести к развитию аллергии. Врач установит, что высыпания являются одним из видов диатеза.
Также негативная реакция подобного рода может наблюдаться на низкие температуры. Кожное раздражение появляется даже при 0°С. Крапивница постепенно становится отеком. Столкнуться с изменениями можно при длительном нахождении на холоде или купании в воде низкой температуры.
Испытывают проблемы с сыпью на коленях и работники вредных производственных объектов. Особенно остро наблюдается процесс при контакте с выбрасываемыми опасными веществами. В случае их накопления в организме могут проявляться аллергические реакции, которые отмечаются в виде сыпи ниже колен.
 Обязательно нужно обследовать соседние участки на предмет сыпи, что поможет поставить правильный диагноз
Обязательно нужно обследовать соседние участки на предмет сыпи, что поможет поставить правильный диагнозПередаваться нарушения могут по генетическому направлению. Поэтому при наличии диагноза у родителей с большой долей вероятности можно предположить его и у детей.
Если аллергическую реакция вылечить не представляет сложности, то справиться с серьезными нарушениями не всегда легко. Ведь раздражение может свидетельствовать об опасных инфекционных заболеваниях. Если оттягивать момент постановки диагноза и начала терапии, то можно допустить развитие необратимых последствий.
Красная сыпь в зоне колен может появиться при:
- тяжелой лихорадке Денге;
- опоясывающем лишае;
- ветряной оспе;
- краснухе;
- скарлатине;
- кори.
Особенно часто именно с области колен начинают развитие лишаи. Они поражают также локти, а затем распространяются по всему телу.
Слабая иммунная система может стать причиной развития экземы и гранулемы на коже. Если в первом случае справиться с патологией невозможно, то взять под контроль доступно каждому. Таким образом симптомы удастся купировать на разных стадиях развития процесса.
С гранулемой дело обстоит серьезнее. Кольцевидная форма устраняется только на начальной стадии. Почему появляется заболевание, врачи не могут выяснить до сих пор. Но среди распространенных причин выделяют туберкулез и диабет.
Покраснения и высыпания могут также появиться при псориазе. В момент обострения они образуются и на локтях. Справиться с симптомами можно только при приеме лекарственных препаратов.
Как лечить высыпания?
Кожные заболевания лечатся консервативным способом. Хирургические операции проводятся только при появлении некрасивых рубцов, следов от волдырей и язв. Врач должен провести комплексную терапию, направленную на источник нарушений.
 Для ликвидации зуда и жжения требуется прием антигистаминных препаратов
Для ликвидации зуда и жжения требуется прием антигистаминных препаратовВ первую очередь устраняется причина появления высыпаний. При аллергии обязателен прием антигистаминных средств:
- Супрастина;
- Зиртека;
- Зодака;
- Эриуса.
В случае выявления инфекций требуется прием антибиотиков или противогрибковых препаратов в зависимости от вида возбудителя.
Чтобы снять зуд, жжение, требуется использование местных препаратов. Мази и кремы обезболивают и ликвидируют воспалительный процесс. При несильных высыпаниях можно использовать негормональные препараты Пантенол, Фенистил-гель, Ла-Кри, Деситин.
 Пораженную кожу необходимо смазывать смягчающими средствами
Пораженную кожу необходимо смазывать смягчающими средствамиЕсли же сыпь обширная, потребуется применение кортикостероидов Синафлана, Гидрокортизона, Преднизолона, Адвантана. Стоит помнить, что применение их без консультации врача может быть опасным.
Обязательно необходима гипоаллергенная диета. Из рациона важно исключить продукты, которые могут усилить сыпь:
- сладости;
- острые блюда;
- копчености;
- соленья;
- консервы;
- красители;
- аллергены (мед, орехи, яйца, шоколад, молоко).
Даже если причина кроется не в аллергической реакции, эти продукты могут усугубить состояние больного. Особенно это касается грибкового поражения.
 Важно соблюдать диету, чтобы не усилить проявление симптоматики
Важно соблюдать диету, чтобы не усилить проявление симптоматикиПри высыпаниях, спровоцированных сухостью кожи, необходимо увлажнять воздух. На мороз нужно выходить, не открывая кожу.
Важно не допустить переход сыпи в хроническую стадию. Для этого при первых признаках нарушений надо посетить дерматолога. Перед приемом не стоит использовать наружные средства, так как это может помешать доктору поставить правильный диагноз.
Стоит помнить о соблюдении нескольких важных правил, которые помогут предотвратить повторное появление сыпи.
- Нужно отказаться от шампуней, кремов и других косметических продуктов с красителями и отдушками в составе.
- Покрасневшие участки нужно промывать водой с использованием хозяйственного или дегтярного мыла.
- Снять раздражение можно с помощью компресса с ромашковым отваром.
- Смазывать пораженную кожу рекомендуется облепиховым и нерафинированным оливковым маслом, а также маслом чайного дерева. Они ускоряют заживление ран и предотвращают появление корочек.
Высыпания на коленках часто появляются при внешнем раздражении. Но стоит обратиться к дерматологу, так как сыпь может носить патологический характер.
krasiko.ru
причины заболеваний и методы лечения
Появление на кожных покровах зон измененного цвета – повод для беспокойства и скорейшего обращения к специалисту. В большинстве случаев патологические состояния – следствие реакции на внутренний или внешний раздражитель. Но также они являются предупреждением о развитии тяжелого заболевания. Рассмотрим по каким причинам может появляться покраснение кожи под коленом и непосредственно на их поверхности.
Покраснения, вызываемые заболеваниями
Гиперемия или изменение тона кожных покровов в большинстве случаев – проявление раздражения в результате воздействия внешних факторов. Это может быть неправильно подобранный крем или другое уходовое средство для тела, контакт кожных покровов с синтетической тканью. Подобного рода предпосылки для появлению красных пятен легко определить и устранить самостоятельно. Однако существует ряд заболеваний, при которых потребуется медицинское вмешательство.
Варикоз
Красные пятна, а также синяки, образующиеся на поверхности колен, могут быть признаком начальной стадии варикоза. Вероятность этого тем выше, чем чаще у больного отмечаются тяжесть и боль в нижних конечностях.
Важно: варикозное расширение вен нельзя оставлять без медицинского внимания. На поздних стадиях запущенная патология приводит к развитию иных тяжелых заболеваний – флеботромбоз и тромбофлебит. Могут развиться трофические язвы, которые не поддаются лечению.
Гемангиома
В случаях, когда красные пятна на локтях и на коленях появляются без причины, специалисты склонны подозревать такую патологию, как гемангиома. Этот вид опухоли доброкачественной природы представляет собой сплетение кровеносных сосудов. Внешне образование похоже на родинку красного цвета.
Если гемангиома расположена не на участках, которые легко травмируются (колени и локти входят в этот список), она не причиняет никакого дискомфорта. Чаще всего удаляется хирургическим способом.
Сахарный диабет
Гиперемия кожных покровов при этом заболевании – явление, которое встречается достаточно часто. Пятна возникают симметрично, т. е. они наблюдаются, например, и на левом, и на правом колене. Могут поражаться и участки чуть ниже сустава.
В специализированной литературе можно встретить покраснение и зуд под коленками и на их поверхности как один из клинических признаков сахарного диабета любого типа.Важно: если диабет развился у людей с ослабленной иммунной системой, пятна постепенно могут изменять свой тон, переходя от насыщенного красного к коричневому. Пациенты с избыточным весом и диабетом отмечают у себя темные пятна, а также синяки, локализурующиеся в области колен.
Недостаток в организме витаминов
Появление на коленях темных пятен без видимых причин может свидетельствовать в пользу нехватки витамина С. Они могут иметь насыщено красный, переходящий в фиолетовый тон. Внешне пятна схожи с синяками. Патологические образования исчезают, если была назначена корректная программа терапии. Главным ее пунктом является насыщение рациона продуктами, которые содержат в достаточном количестве витамин С.
Факт: лидерами по содержанию аскорбиновой кислоты или витамина С является сладкий перец (особенно зеленого и красного цвета).
Заражение гельминтами
Многие полагают, что наличие в желудочно-кишечном тракте паразитов (лямблии, глисты) никак не отражается на состоянии кожных покровов. Это большое заблуждение. Гельминтоз одним из своих признаков имеет шелушение кожных покровов и появление пятен. Нередко пятна могут быть тактическим горячими.
Про заражение паразитами также говорят другие клинические проявления:
- угревая сыпь на лице;
- хрупкость ногтей;
- нарушение нормального опорожнения кишечника (запоры или, напротив, диарея), вздутие;
- повышенная утомляемость;
- тошнота, сопровождающаяся рвотой.
Псориаз
Пятна на кожных покровах – одно из клинических проявлений множества кожных заболеваний. Например, псориаз. Чаще всего он поражает коленные и локтевые суставы, ягодицы.
Псориаз на коленях, как видно на фото, выглядит как красные, иногда розовые, светлосерые пятна, покрытые чешуйками белого цвета. Отличие псориаза от других кожных заболеваний в том, что после соскабливания небольшого количества чешуек пятна приобретают глянцевый налет и покрываются небольшими капельками крови. Псориаз очень тяжело поддается лечению и не всегда результат бывает положительным.
Грибковое поражение
Шелушащиеся и зудящие пятна на коленях могут говорить о грибковом поражении. В медицине используется термин микоз. Окрас пятна – бледно-красноепочти розовое. Наличие ободка четкого очертания – один из признаков заражения грибком.
Следует помнить, что микоз – заразное заболевание. Он передается не только от человека к человеку, но и через бытовые предметы. Группу риска составляют те лица, которые часто посещают общественные бассейны, бани. А также люди с пониженным иммунитетом.
Если очаг заражения располагается на колене, больному следует максимально изолировать пораженный участок. Например, накладывать стерильную повязку или носить брюки.
Лишай
Это обширное состояние, которое включает в себя ряд патологий. Наиболее опасный – стригущий лишай,
поскольку это грибковое заболевание крайне заразное. Пятна имеют четкую круглую форму. На ощупь они сухие. Состояние сопровождается сильным зудом.
Розовый лишай развивается под влиянием ряда факторов. Например, стрессовые состояния, ОРЗ, нарушение пищеварения. Незадолго до появления первых высыпаний больной жалуется на головную боль, легкое недомогание. Может отмечаться суставная боль.
Красный плоский лишай отличается пятнами темного оттенка, внешне схожими на узелки небольшого размера. Еще один характерный признак – ярко выраженный зуд. Провоцирующими факторами выступают ослабление защитных сил и расстройства нервной системы.
Нарушения гормонального плана
Покраснения под коленями и непосредственно на их поверхности могут возникать на фоне гормональных нарушений.
Заподозрить это можно по другим клиническим проявлениям:
- снижение качественных характеристик ногтей и волос;
- нарушение качества сна;
- резкое повышение веса.
С подобными состояниями должен разбираться исключительно специалист.
Причины красных пятен у детей
Гиперемия отмечается не только у взрослых, но также и у детей. Они могут свидетельствовать в пользу целого ряда заболеваний. Начиная от потницы и заканчивая аллергическими реакциями.
Атопический дерматит
Это хроническое заболевание кожи воспалительного типа. Природа состояния – аллергическая. Риск развития возрастает, если среди близких родственников ребенка отмечались случаи атопического дерматита. Чаще всего диагностируется у детей, достигших возраста 2-3 месяцев. В ряде случаев заболевание полностью проходит к 3–4 годам. Однако оно может остаться и на постоянной основе.
Атопический дерматит развивается на фоне аллергий разного происхождения:
- пищевой;
- контактной;
- на пыль, пыльцу.
Появление на кожи сухих красных пятен – проявление нарушения работы внутренних органов ребенка. Из-за незрелости его желудочно-кишечного тракта некоторые из попадающих в организм веществ не усваиваются и, соответственно, не могут быть переварены кишечником. Как результат – нормальные вещества становятся антигенами, т. е. чужими для организма.
При атопическом дерматите главное лечение – исключение аллергена и соблюдение специальной диеты.
Экзема
Еще один пример хронического аллергического заболевания, развитие которого также сопровождается появлением красных пятен. Патологическое состояние сопровождается сильным зудом. В его течении часто отмечаются рецидивы.
К провоцирующим факторам относятся:
- прием некоторых медикаментов;
- пищевые аллергены;
- шерсть животных, плесень, пыль;
- содержащие химические ароматизаторы и красители средства бытовой химии и гигиены;
- наличие очагов хронической инфекции;
- заражение паразитами;
- хронические стрессы.
Первично красные пятна при экземе охватывают только щеки. Однако при отсутствии лечения гиперемия кожных покровов переходит на область коленей.
При лечении экземы терапия подбирается исключительно в индивидуальном порядке. Чаще всего назначается диета с исключением аллергенов.
Общая лечебная тактика
При появлении красных пятен следует обратиться за консультацией к дерматологу. Это поможет исключить вероятность развития хронических состояний и/или дополнения инфекционным поражением.
Важно: до обращения к врачу не рекомендуется обрабатывать пятна какими-либо мазями. Иначе правильно диагностировать состояние будет затруднительно.
Существуют правила, которым должен следовать человек при появлении красных пятен:
- отказаться от использования косметических средств из-за большого количества отдушек и других добавок искусственного происхождения;
- ежедневная обработка пораженных участков теплой водой с использованием хозяйственного или дегтярного мыла;
- обработка кожи отваром ромашки;исключение из рациона специй, копченостей, спиртных напитков, чая, кофе.
Если красные пятна – следствие заражения грибком, то назначаются антимикотические препарата. Заражение кожными паразитами устраняется использованием противопаразитарных средств.
Аллергические реакции, ставшие причиной появления красных пятен, требуют обязательного приема антигистаминных препаратов (перорально или в виде инъекций). Кожные покровы обрабатываются составами с противоаллергическим эффектом.
Источник
neosensys.com
Потница и диатез под коленками у грудничка: фото, отличия и лечение
Содержание статьи:
Новорожденные дети не обладают сформированным иммунитетом, чтобы противостоять внешним раздражителям. Именно поэтому у них часто отмечаются аллергические реакции на продукт, съеденный мамой, или неправильно подобранную смесь, диатез, потница и другие нарушения. Молодым родителям порою очень трудно понять, почему у грудничка мокнет под коленками и какие меры следует принять.
Что такое потница
Фото: Диатез под коленками у грудничка
У детей первого года жизни кожа на любых участках, а особенно на складках (которые имеются и на задней поверхности) достаточно тонкая. Из-за этого она подвержена внешнему воздействию. Особенно повышается риск этого на фоне недостаточного развития потовых желез.
Многие молодые родители избыточно укутывают своих детей. Не соответствие количества одежды и температурного режима приводит к избыточной нагрузке на незрелые потовые железы. Как результат – небольшие по размеру точечки. На фото изображено, как выглядит потница под коленками у ребенка.
Среди причин развития состояния у детей первого года жизни специалисты называют:- недостаточное проветривание помещения, в котором ребенок приводит много времени;
- несвоевременная смена грязного подгузника;
- ненатуральная ткань, из которой изготовлена одежда ребенка, грубые швы.
Разновидности потницы
Педиатрами выделяется три типа потницы новорожденных:
- Глубокая – проходит достаточно быстро. На задней поверхности колен это состояние отмечается крайне редко. Пятна трудно различимы из-за сходства цвета с тоном кожи. Пузырьки небольшого размера – от 1 до 3 мм.
- Кристаллическая потница представляет собой пузыри, размер которых не превышает 2 мм. Если поражение обильное, высыпания могут сливаться, образовывая крупные пятна. Такая потница у ребенка под коленками отмечается в крайне редких случаях. Пузыри при соприкосновении с одеждой, предметами лопаются. На их месте образуются шелушащиеся участки кожи.
- Красная потница – небольшие по размерам узелки, пузырьки, сильно зудящие даже при незначительном прикосновении. Контуры этих образований имеют красный оттенок. Пузырьки располагаются на большом расстоянии друг от друга, что исключает вероятность их слияния. Красная потница достаточно часто встречается на задней стороне колен ребенка. Если в помещении повышенная влажность, состояние ребенка может ухудшиться.
Развитию потницы у детей первого года жизни способствуют такие факторы:
- избыточное количество косметических средств для детей в результате чего нарушается нормальная работа потовых желез;
- использование одежды из синтетических материалов или тканей, которые плохо пропускают воздух;
- длительное пребывание в условиях повышенной влажности;
- избыточная масса тела, что приводит к образованию складок кожи, особенно в зонах природных сгибов;
- длительное пребывание на солнце.
Если же указанная клиническая картина отсутствует, родителям следует предпринимать такие меры:
- отслеживание микроклимата в комнате, где постоянно находится ребенок – оптимальная температура не должна быть выше 22°С;
- периодическое проведение воздушных ванн – на некоторое время грудничка оставляют без одежды и подгузника на диване или пеленальном столике;
- по возможности избегать частного применения крема под подгузник;
- частая смена одежды, особенно в жаркое время года;
- сгибы и складки кожи после водных процедур обрабатываются цинковой мазью – она не только подсушивает имеющиеся высыпания, но и снимает покраснения;
- несколько раз в неделю применять ванны с использование отвара череды, ромашки.
Потница сопровождается зудом. Постоянные расчесывание может стать причиной развития такого заболевания как инфекционная экзема.
Важные отличия аллергии и потницы
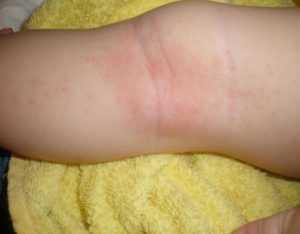
Потница у ребенка на ножках
Причиной появления красных, мокнущих пятен под коленками у ребенка первого года жизни, может быть два патологических состояния. А именно:
- потница;
- аллергия.
Как не ошибиться в определении того, какую природу имеет высыпание? Следует помнить, что покраснения аллергической природы появляются на кожных покровах под коленками по прошествии двух часов с момента, как непереносимый продукт попал в организм с материнским молоком или прикормом. Выделяют несколько видов аллергических реакций у детей первого года жизни, местом локализации которых является задняя поверхность колен:
- нейродермит – плотные высыпания, которые могут сливаться между собой. В вечернее время суток можно наблюдать обострение клинических проявлений – зуд, сухость кожных покровов;
- экзема – характеризуется появлением пятен, окрашенных в красный цвет. Со временем высыпания могут начать шелушиться. На задней поверхности коленок ребенка первого года жизни (и не только) экзема крайне редко развивается. Хотя и такие случаи в педиатрической практике встречаются;
- атопический дерматит – одна из самых быстрых реакций организма на поступивший аллерген. Достаточно нескольких часов, чтобы развилась реакция. Состояние обязательно сопровождается зудом, в папулах заметна жидкость. Если клинические явления игнорируются, высыпания могут начать болеть.
Краснота на сгибах коленей у ребенка — это атопический дерматит или потница? Безусловно, это атопический дерматит или любая другая аллергическая реакция. Сгибы коленей – часто место локализации потницы. Кроме того, высыпания при этом состоянии практически всегда лишены признаков воспалительного процесса.
Диатез и потница
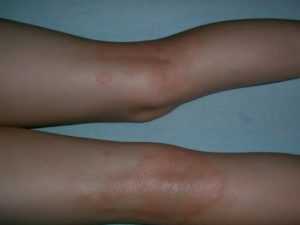
Диатез у ребенка
Пятна, которые появляются при потнице, нередко можно наблюдать при еще одном патологическом явлении – диатез.
Важно: при диатезе крайне редко высыпания концентрируются под коленками.
Первыми признаками развивающегося диатеза являются покраснения на щеках, со временем покрывающиеся корочками. Образования нередко сопровождаются зудом, болезненностью. Дополнительно у ребенка наблюдается расстройство пищеварения, сопровождаемое поносом с пеной, приступами болей в животе (о них говорит повышенная возбудимость и капризность грудничка).
Перечисленная клиническая картина – признак реакции организма на пищевое вещество и/или лекарственное средство, которые было употреблено мамой или находилось в молочной смеси. Появление под коленками у ребенка красных пятен говорит о том, что диатез осложнился аллергическим дерматитом.
Развитие диатеза говорит о том, что в рационе кормящей матери присутствуют продукты с высоким аллергическим титром. А именно:
- арахис;
- шоколад;
- какао;
- некоторые фрукты;
- соления;
- приправы;
- креветки.
Причины появления диатеза у грудничков следует также искать в недоразвитых защитных функциях кишечника.
nogostop.ru
аллергия и раздражение на коже у взрослого и ребенка
Аллергическая сыпь, появляющаяся под коленками как у взрослых, так и у детей, приносит много неприятностей и неудобств.
На возникающие вопросы о том, как справляться с докучающими симптомами болезни, какие существуют методы ее лечения, будет ответом собранная полезная и интересная информация.
Содержание статьи
Провоцирующие факторы высыпаний
Под коленями, так же как и под мышками, кожа очень нежная и чувствительная. Любые изменения в организме первоочередно проявляются именно здесь.
Раздражителей, провоцирующих различные высыпания, множество:
Если у ребенка или взрослого появились пупырышки под коленками и поднялась температура, то подозрение падает на корь, ветрянку, скарлатину.
Покраснения на коже суставов свидетельствуют о ревматических болезнях, артритах или бурситах.
Опасными, требующими особого внимания, считаются высыпания, вызванные сбоями иммунной системы. Это случается при сахарном диабете. При повышенном сахаре в крови на коже ног под коленями и на голени появляются пятна и высыпания.
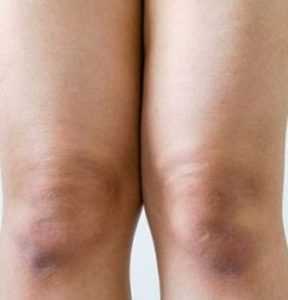
Черные пятна — акантоз
Пятна бывают разного цвета: розового, красного, коричневого, телесного и даже черного. Черные участки говорят о резистентности (устойчивости) организма к инсулину. Они могут разрастаться, шелушиться. В этом случае диагностируют заболевание акантоз, которое также способно вызвать заражение.
Опасность заключается в том, что высыпания не вызывают острых болевых ощущений, и возникает возможность пропустить очень опасное и сложное заболевание.
Иногда больные жалуются на чувство «ползания мурашек» или небольшое жжение. Это может быть симптомом того, что болезнь уже затронула кровеносные сосуды и нервы, инфицирование которых часто приводит к гангрене.
Чаще всего появление красноты и прыщиков на коже под коленями и на локтях – показатель контактной аллергии или непереносимости каких-либо продуктов питания, напитков, веществ, запахов, пыли, медикаментов, смесей.
Нужно суметь отличить также мелкую сыпь потницы у детей, которая быстро исчезает при правильном гигиеническом уходе за ребенком.
При аллергических высыпаниях в первую очередь необходимо установить аллерген, который их спровоцировал.
У детей это могут быть:
- соки, смеси, фрукты, добавки в детское питание;
- пеленки, подгузники, памперсы;
- кремы, мази, детские присыпки и тальки;
- пух, шерсть домашних животных;
- шоколад, орехи, цитрусовые в материнском молоке;
- никотин, курильщики в доме.
Важно! Любые высыпания под коленями нельзя оставлять без внимания. Необходимо как можно быстрее выявить причину и устранить провоцирующий фактор.
Основные симптомы аллергической сыпи
Влиять на признаки аллергии под коленками будут:
- чувствительная и нежная кожа этой области;
- возможность потоотделения;
- наличие постоянного контакта с тканью одежды или предметами домашнего быта при сидении.
Основные симптомы любой аллергической сыпи:
- отечность;
- гиперемия;
- зуд.
Характер высыпаний может быть самый разный начиная от красных пятен до легких покраснений, от волдырей до отека и прыщей.
Сами высыпания бывают в виде мелких прыщиков, а иногда занимают большие пространства на сгибе под коленом. При расчесывании или раздражении одеждой существует опасность попадания инфекции в ранку.
У малышей замечены определенные предвестники аллергических высыпаний. Это особая сухость кожи, незначительные шелушения и покраснение.
Картина заболевания имеет свое развитие:
- Сначала кожа под коленями краснеет, вызывая неприятные ощущения.
- Потом появляется припухлость, и образуются мелкие пузырьки, которые вызывают сильный зуд под коленками.
- Затем пузырьки лопаются, сливаются в единую мокнущую поверхность, которая покрывается корочками.
- Область покраснения может расширяться, и общий вид проявляется «красными коленями».
Прыщики чешутся с внутренней стороны и в местах соприкосновения с одеждой.
При холодовой аллергии на фоне покраснения образуются белые бугорки, которые через некоторое время полностью краснеют и сильно чешутся. У маленьких деток этот процесс протекает быстро, на месте высыпания повышается температура. Корочки появляются уже через полчаса.
Внимание! Любые изменения на коже ребенка срочно показываются педиатру.
Видео об аллергии:
Лечение аллергической реакции
Перед началом лечения необходимо выяснить причины: почему чешется и покраснело сзади под коленями.
Вычислив аллерген, создаются условия, направленные на его удаление от пациента.
Успешное лечение аллергии требует точной постановки диагноза. Лечение аллергических высыпаний будет отличаться от избавления от кожных болезней: псориаза, экземы, микоза. Высыпания при инфекционных болезнях имеют свою методику терапии.
Медикаментозная терапия
При аллергических высыпаниях назначают антигистаминные средства, которые снимают негативные проявления болезни.
Внутрь принимают:
Левоцетиризин – препарат третьего поколения, высокоэффективный, обладает быстротой действия, удобный в применении (в день достаточно 1 таблетки). Выпускается в таблетках и сиропе. Детям до 6 лет применять не рекомендуется.
При аллергии у ребенка чаще назначают Супрастин или Тавегил в следующих дозах:
| Тавегил Супрастин | 1/4 таблетки | 1/3 таблетки | 1/2 таблетки | Целая |
В тяжелых случаях назначаются гормональные кортикостероиды: Преднизон, Кеналог.
Иммуномодуляторы применяют для активизации защитных рычагов организма и для предупреждения повторных аллергий:
- Имунофан, Виферон;
- Ликопид, Тимолин;
- Деринат (капли).
Внимание! Грудным детям до 3-х лет иммуномодуляторы не назначают. В тяжелых случаях используют мягкий стимулятор Тимоген под непосредственным контролем врача.
Для лечения сыпи на локтях и коленях применяют мази, кремы, спреи, гели.
Действие их заключается в нескольких направлениях:
- противовоспалительное;
- антисептическое;
- устраняющее зуд, боль, раздражения;
- заживляющее изъязвления и трещины;
- увлажняющее и смягчающее;
- убирающее отек.
Линименты бывают кортикостероидные (гормональные) и негормональные.
Гормональные:
- Элоком;
- Адвантан;
- Фторокорт.
Негормональные мази: Элидел, Скин-кан (изготовленная на цинке, обладает противозудным, противовоспалительным действиями, убирает сухость).
Детям предлагают использовать крем Драполен, обладающий антисептическим и противовоспалительным эффектом. Зуд под коленями снимают прохладными компрессами.
Хороший результат оказывают мази с обезболивающим и противовоспалительными действиями:
- Пантенол;
- Фенистал-гель;
- Деситин;
- Ланолин;
- Бепантен (способствует заживлению).
В тяжелых случаях применяют гормональные мази:
- Момат;
- Синафлан;
- Преднизолон;
- Гидрокортизон.
При аллергии на холод – холодоаллрегии и при сухости кожи хорошо помогают увлажняющие кремы.
Смазывать детям прыщи можно мазью Глицирам, изготовленной на растительной основе из солодки. Но ею нельзя злоупотреблять, так как солодка содержит атропин.
Для выведения токсинов 2 раза в день дают активированный уголь.
Детям нужно придерживаться следующих доз:
- до 1 года – 1 таблетка;
- до 3-х лет – 2 таблетки;
- до 7 лет – 3 таблетки.
Рекомендуют соблюдать специальную диету.
Ограничивать:
- сладости, острое, соленое;
- копченое, консерванты;
- красители, консервы.
Запрещаются особо аллергенные продукты:
Нужно использовать следующие меры, чтобы ограничить себя от воздействия аллергена:
- одевание масок, работа в перчатках;
- исключение контакта с бытовой химией;
- ношение одежды из простых тканей;
- запрет на синтетику, носить все натуральное.
Видео от доктора Комаровского:
Народные методы
Существует масса народных средств и методов борьбы с аллергией.
Они направлены на облегчение состояний:
- раздражения;
- зуда;
- отечности.
В первую очередь, применяют настои, отвары из лекарственных трав для ванн, обтираний, примочек.
Травы используют как отдельно, так и в сборах.
Самые популярные травы для ванн:
- череда, крапива;
- ромашка, шалфей;
- кора дуба.
Сборы:
- Листья шалфея, крапивы, березы, тысячелистника.
- Фиалка, ромашка, хвощ полевой.
Примеры сборов для примочек:
- Успокаивающий зуд: ромашка, череда, шалфей.
- Убирающий отек: мята, зверобой, кора дуба.
Для сборов берут ингредиенты в равных частях, а потом делают отвары или настои.
Кору дуба, входящую в состав сбора, готовят отдельно. Например: 2 ст. л. коры дуба, заливают стаканом кипятка, настаивают 6 часов. Затем полчаса кипятят в эмалированной посуде. Только после этого соединяют с ромашкой и чередой, предварительно проваренными на водяной бане. Остужают, процеживают и добавляют в ванну или делают примочки.
Успокаивающую ванну можно выполнить с крахмалом. Заваривают крахмал, соединяют с хвойным экстрактом и настойкой валерианы (по аптечной бутылочке). Вливают в ванну.
Хорошо снимают зуд:
- теплый душ;
- протирания яблочным уксусом;
- компрессы из ромашки и череды;
- чай с мятой или мелиссой.
Нужно помнить: компрессы при аллергии у ребенка нельзя ставить больше, чем на 1-2 часа.
Положительный эффект при аллергической сыпи на локтях и коленях отмечается при употреблении отвара укропа: семена укропа заливают кипятком. Стакан укропного отвара пьют в течение дня маленькими глоточками.
allergia.life










