Причины и лечение ангулярного стоматита. Заеда кандидозная
Ангулит — ангулярный стоматит, лечение, фото, причины
Многие люди страдают от мокнущих трещинок или, иначе говоря, заед в уголках рта. В некоторых случаях они приводят к тому, что становится сложно открывать рот для приема пищи и разговора. Но не нужно думать, что заеды это просто косметический недостаток, который пройдет сам. Это – заболевание ангулярный стоматит, которое нужно лечить.
Ангулярный стоматит, ангулярный хейлит или ангулит это заболевание слизистой оболочки и кожи в уголках рта, которое вызывается дрожжеподобными грибками рода Candida или стрептококками. Иногда инфекция смешанная.
Возбудители, приводящие к появлению ангулита, относятся к условно-патогенной флоре, так как могут находиться на коже и слизистых оболочках здоровых людей, а заеды образуются только при наличии провоцирующих негативных факторов.
Наиболее часто он возникает весной, во время снижения иммунитета и нехватки витаминов в организме. Но проблему могут путать с герпесом, поэтому важно знать внешние отличия между ним и ангулярным стоматитом.
Видео: трещины на губах
В зависимости от инфекции, вызвавшей ангулярный стоматит, различаются кандидозная и стрептококковая заеды.
Фото: Возбудители ангулита под микроскопом —стрептококки и кандиды
Симптоматически эти формы заболевания тоже отличаются друг от друга, что позволяет легко поставить диагноз, который подкрепляется лабораторными анализами соскоба поверхности эрозии.
Дополнительно для диагностики назначается и общий анализ крови, позволяющий исключить или подтвердить у пациента анемию, узнать содержание сахара и возможное наличие воспалительного процесса.
При диагностике особенно важно исключить сифилитическое происхождение заеды, для чего назначается ряд серологических реакций, потому что оно не отличается по внешним проявлениям от стрептококковой формы ангуляторного стоматита.
Стрептококковый
Заеда выглядит как пузырек с тонкой оболочкой, который быстро исчезает с образованием на его месте трещинки, впоследствии покрывающейся гнойно-кровянистой корочкой.
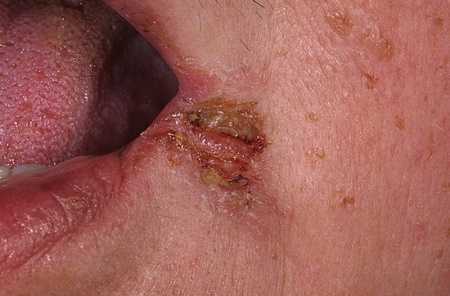
Фото: Стрептококковый ангулит
Если ее содрать, останется красная влажная кровоточащая поверхность с трещиной посередине, на месте которой в течение 1-2 часов вновь появится корочка.
Помимо этого, у больных наблюдаются жалобы на жжение и зуд в уголках рта, которые усиливаются после принятия острой, кислой или соленой пищи. В основном, стрептококковые заеды появляются у детей.
Кандидозный
Заеда, вызываемая дрожжеподобными грибками типа Candida, проявляется как щелевидная лаково-красная эрозия, окруженная бахромкой из мацерированного эпителия. Иногда она покрыта сероватым налетом, который легко снимается.
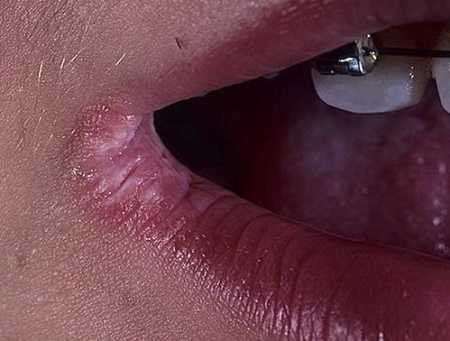
Фото: Грибковый ангулит
Трещинки в уголках губ не видны, если рот закрыт, и на них отсутствует корочка (отличительное качество кандидозных заед). Такая форма ангулита быстро переходит в хроническую рецидивирующую.
В случае заболевания ангулит причины его возникновения можно условно разделить на внешние и внутренние. Для инфицирования организма стрептококками или грибками необходимы негативные факторы, его провоцирующие.
Неблагоприятные внешние факторы
Если у человека неправильный прикус, это может вызывать мацерацию кожи и слизистой оболочки рта, то есть пропитывание тканей слюной. Именно мацерация является одной из самых распространенных причин возникновения ангулярного стоматита.
Также к ангулиту часто приводит механическое раздражение тканей вследствие неправильного прикуса, отсутствия части зубного ряда или неправильно подобранного протеза. Все это вызывает микротравмы, которые потом инфицируются.
Вызвать ангулит может и плохая гигиена ротовой полости, незалеченный кариес, а также долгое воздействие на кожу высоких или низких температур, ветра.
Состояние организма
Ангулярный хейлит часто возникает на фоне пониженного иммунитета, гиповитаминоза (в особенности нехватка витамина в организме витамина В2) или при наличии ВИЧ-инфекции.
Также к заедам в уголках губ могут привести и заболевания обмена веществ, такие как сахарный диабет и др. Аллергические поражения ротовой полости тоже являются одной из причин ангулита.
Как только поставлен точный диагноз, лечение ангулярного стоматита нужно начинать незамедлительно, чтобы заболевание не успело перейти в хроническую форму. Назначается лечение в данном случае как общее, так и местное, то есть при заедах необходим комплексный подход.
Местное
Благодаря местному лечению быстро восстанавливается внешняя привлекательность человека. Если же заболевание «поймано» на ранней стадии, местного лечения может быть и достаточно.
При кандидамикотических заедах используют противогрибковые мази или крема – в основном это нистатиновая, левориновая и серно-салициловая мази, Леворин и все мази с флуконазолом.
Фото: Противогрибковые мази — Ламизил и Нистатиновая мазь
Они снимают болевые ощущения и ускоряют заживление внешних проявлений ангулярного стоматита.
Если же поставлен диагноз стрептококковый ангулит, то в этом случае нужны мази с антибиотиками.
Фото: Эритромициновая мазь и линимент синтомицина
Чаще всего назначают эритромициновую мазь и линимент синтомицина. Хорошо помогает при стрептококковых заедах и мазь Вишневского, но с ней нужно быть очень осторожным и следить за тем, чтобы она ни в коем случае не попадала в рот.
Общее
Подразумевает собой прием внутрь лекарственных препаратов, а именно, в зависимости от природы ангулита, противогрибковых средств или антибиотиков, а также витаминов.
Противогрибковые препараты — это, как правило, нистатин, дифлюкан, низорал, леворин, ламизил или кетоконазол.
Фото: Дифлюкан и нистатин
Конкретное лекарство назначается в зависимости от индивидуальных особенностей пациента.
При стрептококковой инфекции прописывают антибиотики (самостоятельное лечение строго запрещено), но это происходит при серьезном поражении ангулитом кожных покровов, в противном случае можно обойтись и мазями с антибиотиками.
Основной курс медикаментозного лечения ангулярного стоматита обязательно подкрепляется приемом поливитаминных комплексов и иммуномодуляторов.
Упор делается на препараты с повышенным содержанием витаминов групп А, В, С и РР. Например, Аэровит или Аевит. Прием витаминов нужно продолжать в течение месяца.
Народные рецепты
Нетрадиционная медицина накопила множество рецептов для избавления от данного заболевания.
При ангулярном стоматите необходимо в первую очередь смягчать кожу, поэтому предлагается смазывать углы рта сливочными или растительными маслами (лучше всего оливковым или льняным), а также смесью из сока свежего огурца и меда. Популярным средством для смазывания заед является и ушная сера.
Также народная медицина утверждает, что от ангулита можно быстро избавиться с помощью компрессов из зеленого чая. Их очень удобно делать из обычных чайных пакетиков, к примеру, прикладывать их еще теплыми после заваривания чая.
Своеобразные компрессы можно делать и из ватных дисков, смоченных несколькими каплями масла чайного дерева или облепихового масла. Достаточно прикладывать их на больные места на минуту два раза в день.

Фото: Масло чайного дерева
Хорошо может помочь и мазь собственного приготовления – смешивается столовая ложка меда, десять капель рыбьего жира и по две капли жидких витаминов А и Е (необязательный компонент). Эту домашнюю мазь нужно наносить на заеды перед сном.
Быстрому заживлению способствуют соки каланхоэ или алоэ (по отдельности). Нужно отжать сок из листьев этих растений и смазывать им заеды.

Фото: Алоэ
Также из алоэ можно сделать лечебный настой – три наиболее мясистых листа растения завернуть в пленку и продержать в холодильнике три дня, после чего измельчить, залить двумя стаканами кипятка и дать настояться до полного остывания. Смазывать полученной жидкостью заеды несколько раз в день.
Чтобы лечение ангулита было успешным, нужно выполнять ряд рекомендаций, касающихся повседневного образа жизни.
Так, больные в обязательном порядке должны соблюдать определенную диету, заключающуюся в отказе от острых, соленых и кислых продуктов и блюд в рационе, сократить количество жареного, употребляя мясо и рыбу в вареном на пару или запеченном виде. Если данное заболевание вызвано грибками, то исключается и все сладкое.
Увеличить стоит долю продуктов, богатых витаминами группы В и железом, таких, как:
- печень,
- миндаль,
- арахис,
- яблоки,
- гранаты,
- капуста всех сортов,
- любые молочные продукты.
Лечение и предотвращение рецидивов подразумевает и полный отказ от курения.
Люди, склонные к частому возникновению ангулита, должны отучиться от привычки облизывать губы.
А для того, чтобы кожа была всегда увлажнена и смягчена, рекомендуется использовать лечебную косметику – гигиенические помады, бальзамы для губ с витаминами и т.п.
Прогноз у заболевания ангулярный стоматит благоприятный, оно легко поддается лечению, но для профилактики необходимо проводить некоторые мероприятия.
Тщательная гигиена полости рта, регулярные осмотры у стоматолога и своевременное лечение кариозных поражений являются первейшими профилактическими мерами ангулита.
Чтобы исключить рецидив заболевания, в периоды понижения иммунитета, то есть в зимне-весенний период, нужно пропивать витаминные комплексы. Перед выходом из дома в холодный период желательно покрывать губы гигиенической помадой.
На следующих фотографиях представлено как могут выглядеть на практике разные формы ангулярного стоматита – заеды, вызванные грибками или стрептококками.
Фото: Ангулярный стоматит, вызванный грибком
Фото: Стрептококковый ангулит
zubzone.ru
Врожденный кандидоз.
В настоящее время доказана возможность внутриутробного инфицирования плода грибами рода Candidaчерез плаценту или околоплодные воды. На долю врожденного кандидоза приходится 0,4% (Цинзерлинг А.В., 1987), т.е. можно говорить о весьма небольшой частоте внутриутробного кандидоза. Процесс может быть локальным, но наиболее характерно развитие генерализованной формы с поражением прежде всего головного мозга, а также легких, почек и других органов. Возникновению генерализации кандидоза при внутриутробном заражении способствуют дополнительные факторы, снижающие резистентность плода и ребенка, прежде всего это наличие акушерской и экстрагенитальной патологии у матери, формирующей состояние гипоксии и гипотрофии плода. Морфологической основой поражения при врожденном кандидозе являются многочисленные очаговые поражения типа гранулем, в которых находится большое количество элементов гриба Candida. В головном мозге имеются очажки разрастения псевдомицелия на фоне преимущественно глиальной реакции. Важным доказательством внутриутробного трансплацентарного пути заражения служит обнаружение псевдомицелия Candida и грануломатозной реакции в стенке пупочной артерии и урахуса. Врожденный кандидоз выявляется в первые часы жизни. У большинства детей поражается слизистая оболочка губ, у меньшего числа возникает вульвит, в части случаев имеется псевдопустулезный дерматит кожи туловища. В клинической картине обращает внимание тяжелое общее состояние, поражение ЦНС и развитие пневмонии. Состояние усугубляется нередким сочетанием кандидоза с бактериальными процессами, обусловленными клебсиеллами, а в части случаев одновременно с клебсиеллезом регистрируются микоплазменные или вирусные, преимущественно внутриутробные инфекции. Врожденный кандидоз протекает тяжело и в большинстве своем заканчивается летально.
Диагностика кандидоза.
Для успешной лабораторной диагностики кандидоза необходимо обеспечить правильное взятие нужного материала от больного. Материалами для исследования могут быть: кожные и ногтевые чешуйки, отделяемое пораженных участков слизистых оболочек, гной, кал, моча, кровь, желчь, спинномозговая жидкость, биоптаты тканей.
Материалы, которые доставляются в лабораторию, исследуются в двух направлениях:
- микроскопия мазков, окрашенных метиленовым синим по Граму;
- посевы на питательные среды - агар Сабуро, сусло-агар или кандида-агар.
Обнаружение большого количества почкующихся клеток с псевдомицелием в нативном или окрашенном препарате - ценная диагностическая находка. Единичные почкующиеся клетки, найденные в мазке со слизистых оболочек, не имеют диагносгического значения, так как выявляются и у кандидоносителей. Однократное выделение гриба кандида со слизистой оболочки в количестве, не превышающем 300 колоний в 1 мл, рассматривается как кандидоносительство. Обнаружение при первичном посеве значительного числа клеток грибов (от 100 до 1000 клеток и более в 1 мл смыва) трактуется как признак кандидоза. Диагноз подтверждается, если при повторном посеве будет отмечено существенное увеличение количества грибов, даже если при первичном посеве грибов было немного. Лишь количественные исследования в динамике делают культуральный метод надежной опорой в диагностике кандидоза.
Необходимо дифференцировать нормальное пребывание грибов в организме человека от патологического. Считается, что обнаружение гриба кандида в малом количестве (до 10 колоний при первичном посеве на чашку Петри) можно расценивать как норму. Повторное исследование того же материала в динамике через 5—7 дней у здоровых лиц дает отрицательный или такой же, как при первом посеве, результат. Если же число колоний грибов в повторном посеве вырастает до сотен колоний, то даже при отсутствии клинических признаков кандидоза следует расценивать этот факт как сигнал, требующий дальнейшего наблюдения за больным. А отсутствие существенного увеличения числа грибов при повторном посеве диагностируется как кандидоносительство.
При микроскопии в патологическом материале видны округлые клетки-бластоспоры. Они размножаются путем почкования от материнской клетки. Бластоспоры у дрожжеподобных грибов способны к филаментации (т.е. удлиняться и образовывать нить — псевдомицелии). Псевдомицелии отличаются от истинного мицелия тем, что не имеют общей оболочки. Обнаружение псевдомицелия при микроскопии патологического материала является важным подтверждением для лабораторного заключения о дрожжеподобной природе возбудителя.
При посевах на жидких питательных средах рост дрожжевых колоний свыше 1000 на 1 г. исследуемого материала свидетельствует о том, что выделенные грибы являются этиологическим агентом заболевания. 10—100 колоний на 1 г патологического материала не являются критерием для постановки диагноза кандидоза, а только сигналом к продолжению поисков возбудителя. Признаком кандидоза служит высевание со слизистых до 1000 клеток в 1 мл смыва с тампона, в мокроте — более 500 клеток, в кале — более 1000 клеток в 1 г, в желчи — более 300 клеток в 1 мл. Наличие возбудителя во всех препаратах в большом количестве и активном состоянии в сочетании с типичной клинической картиной свидетельствует о наличии у больного кандидозной инфекции.
Для диагностики кандидозной инфекции могут быть использованы различные серологические реакции, так как грибы кандида являются полноценными антигенами:
— реакция агглютинации;
— реакция связывания комплемента;
— реакция преципитации;
— реакция пассивной гемагглютинации.
Внутрикожные пробы на грибковые аллергены с грибковыми антигенами по общепринятой методике (внутрикожное введение 0,1 мл) позволяют выявить реакцию гиперчувствительности как немедленного, так и замедленного типов.
ДИАГНОСТИКА КАНДИДОЗА СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА
| Порядок обследования | Выявленные симптомы | Патогенетическое обоснование симптомов | ||||
| Опрос жалобы | Жжение слизистой оболочки рта, языка, неба, щек Боль (при эрозии) Сухость слизистой оболочки полости рта Белый налет на слизистой оболочке полости рта (язык, щеки, небо, десна, складки в углах рта) | Результат раздражения чувствительных нервных окончаний биологически активными веществами, высвобождающимися при разрушении клеток вследствие активизации процессов протеолиза, гликолиза на фоне ацидоза, в результате жизнедеятельности грибов Поражение поверхностного слоя эпителия, где расположены малые слюные железы Скопление десквамированных клеток эпителия, фибрина, дрожжевого мицелия, микроорганизмов, остатков пищи, лейкоцитов | ||||
| Анамнез пол, возраст перенесенные и сопутствующие заболевания с чем связывает больной возникновение заболевания | Лица пожилого возраста обоего пола Сахарный диабет Стероидный диабет (в результате длительного приема глюкокортикостероидных препаратов) Длительный прием антибиотиков | Сахарный диабет приводит к гипергликемии, а дрожжеподобные грибы Candida обладают выраженной гликофилией Угнетение или ослабление функции ост-ровкового аппарата поджелудочной железы, избыток глюкозы в результате глю-конеогенеза Развитие дисбактериоза, супрессивное действие на иммунную систему (снижение напряженности иммунитета), стимулирующее влияние некоторых антибиотиков (пенициллин, тетрациклин, стрептомицин) на рост и размножение Candida. Candida способны ассимилировать азот, входящий в состав этих антибиотиков | ||||
| Длительный прием цитостатиков, гор- мональных препаратов, иммуносу- прессивная терапия | Снижение иммунной резистентности орга- низма (недостаточность Т-лимфоци-тов ведет к недостатку В-лимфоцитов, которые при внедрении Candida трансформируются в плазматические клетки, вырабатывающие специфическиеIgA) | |||||
| Гиповитаминоз В2, С, Вб, РР | Нарушение метаболизма в тканях (изменение белкового, жирового, углеводного, порфиринового обмена, нарушение окислительно-восстановительных процессов). Недостаток пероксидазы, ведущий к незавершенному фагоцитозу, снижению фунги-цидной активности макро- и микрофагов | |||||
| Заболевание желудочно-кишечного тракта (гастриты, колиты) | Нарушение микробных ассоциаций в ки- шечнике уменьшает локальную защиту IgGи приводит к размножениюCandida | |||||
| Общие заболевания (острые и хрони- ческие, инфекционные и неинфекци- онные), болезни крови, злокачествен- ные опухоли, пузырчатка и др. | Снижение защитных сил организма, мест- ного иммунитета в полости рта, проявле- ние вторичной инфекции (развитие супер- инфекции) | |||||
| профессиональные вредности | У лиц, работающих на разборке гнию- щих фруктов, овощей, на кондитерских производствах | Микротравмы, нарушение целостности кожных покровов и слизистой оболочки рта, плохие санитарно-гигиенические условия работы | ||||
| У фармацевтов, рабочих, имеющих по-стоянный контакт с антибиотиками | Повышенная концентрация антибиотиков в воздухе рабочих помещений, обработка котлов, в которых производятся антибиотики, без использования защитной спецодежды | |||||
| Развитие настоящего заболевания | Больной связывает начало заболева ния с длительным приемом лекарств (антибиотиков, цистостатиков, корти-костероидных препаратов), с ношением съемных пластиночных протезов | Развитие дисбактериоза, снижение иммун- ной резистентности организма | ||||
| Частота обострений заболевания | Возможны рецидивы заболевания | Неудовлетворительная гигиена полости рта, съемных протезов, микротравма слизистой оболочки протезного ложа | ||||
| Эффективность проведенного лечения | Ранее лечение не проводилось | Результат неполного или неэффективного лечения, плохого гигиенического состояния полости рта; снижение резистентности организма вследствие сдвига гомеостаза; перестройка иммунной системы | ||||
| Лечение проводилось, улучшение кратковременное | Ошибки в диагностике заболевания. Не- полноценное лечение | |||||
| Осмотр внешний осмотр | ||||||
| кандидоз углов рта (дрожжевая заеда) | Кожа в углах рта гиперемирована в пределах кожной складки, имеются эрозии, покрытые белым, легко сни- мающимся при поскабливании нале- том. Эрозии сухие или слабомокну- щие, с небольшими отделяемыми нежными корочками, окруженные тонкими серыми чешуйками, при поражении слизистой оболочки углов рта ее мацерация и перламутровый блеск | Ношение съемных пластиночных проте- зов, снижение высоты нижнего отдела лица в результате вторичной адентии, стирание зубов, приводящее к образованию глубоких складок, постоянная мацерация слюной верхних слоев эпидермиса и эпителия, сни- жение тургора кожи в пожилом возрасте | ||||
| кандидозный хейлит | Красная кайма губ гиперемированная, отечная, сухая, покрыта серыми чешуйками, местами мацерирована, с эрозиями | |||||
| осмотр полости рта | Кариозные полости, ИГ=3 балла и бо- лее, много зубных отложений, некаче- ственно изготовленные съемные про- тезы, корни разрушенных зубов, подлежащие удалению | Несанированная полость рта — один из ко- свенных экзогенных факторов, приводя- щих к нарушению гомеостаза организма и созданию оптимальных условий для жизне- деятельности и размножения Candida | ||||
| Острый псевдомем- бранозный кандидоз (молочница) | ||||||
| Кандидозный стоматит | Точечный, легко снимающийся налет белого цвета на слизистой оболочке щек, неба, десне, часто сливающийся в более крупные очаги, напоминающие творожистые массы или беловато-серые пленки, после удаления которых обнажается гладкая гиперемированная поверхность | Налет состоит из десквамированных кле- ток эпителия, лейкоцитов, нитей фибрина, дрожжевого мицелия, остатков пищи, мик- роорганизмов | ||||
| Кандидозный глоссит | На спинке языка налет, сравнительно легко снимающийся при поскаблива-нии; при этом обнажается гиперемированная слизистая оболочка спинки языка, сосочки языка сглажены; в случае складчатого языка белый налет находится на дне складок и по краям, остальные участки языка гиперемированы, гладкие, блестящие вследствие атрофии сосочков | |||||
| Хронический гиперпластический кандидоз | Грубые беловато-серые пленки, плотно спаянные с подлежащей слизистой оболочкой, при снятии которых обна- жается яркая эрозированная кровоточащая поверхность; при поскаблива-нии налет частично снимается; очаги поражения на слизистой оболочке щек ближе к углу рта, на корне языка, задней части мягкого неба. Эта форма рассматривается как предрак, часто сочетается с поражением кожи и ногтей | Налет со временем пропитывается фибри- ном, уплотняется в результате прорастания мицелия гриба Candida в подлежащие слои эпителия | ||||
| Острый и хронический атрофический кандидоз | Слизистая оболочка протезного ложа при ношении съемных пластиночных протезов гиперемированная, сухая; ти- пична сильная болезненность, налет практически отсутствует | Чаще у лиц пожилого возраста как прояв- ление вторичной инфекции на фоне общих заболеваний, ослабляющих защитные силы организма; дефект клеточного иммунитета | ||||
| Дополнительные методы исследования бактериоскопическое исследование | Соскоб налета с пораженной поверх- ности слизистой оболочки полости рта | Обнаружение в препарате почкующихся форм бластоспор и мицелия; их множественное почкование свидетельствует об активизации Candida; обнаружение в препарате единичных клеток гриба не имеет диагностического значения | ||||
| общий клинический анализ крови | Без изменений | |||||
| анализ крови на | сахар | Выявление сахарного диабета | Предрасполагает к более длительному и тяжелому течению заболевания, трудно поддающегося лечению | |||
| Консультация других специалистов | Терапевт | Обследование желудочно-кишечного тракта, выявление и лечение острых и хронических инфекционных и неинфекционных заболеваний | ||||
| Эндокринолог Гематолог Ортопед-стоматолог | Лечение сахарного диабета Лечение заболеваний крови (лейкоз, анемия) Коррекция или замена некачественно изготовленных съемных пластиночных протезов | |||||
Дифференциальная диагностика.
Кандидоз следует дифференцировать:
- с лейкоплакией (плоской и веррукозной формы (рис.11.)), для которой характерными признаками являются помутнение эпителия с четкими границами, пятна белого и беловато-серого цвета, не соскабливаются. Веррукозная лейкоплакия развивается на фоне имеющейся плоской, элемент поражения - бляшка, выступающая над окружающей слизистой оболочкой;
Рис.11. Веррукозная лейкоплакия.
- с красным плоским лишаем (типичной формой(рис.12.)), для которого характерными признаками являются папулы беловато-серого цвета, которые при поскабливании не снимаются. Слившиеся папулы образуют специфический ажурный рисунок;
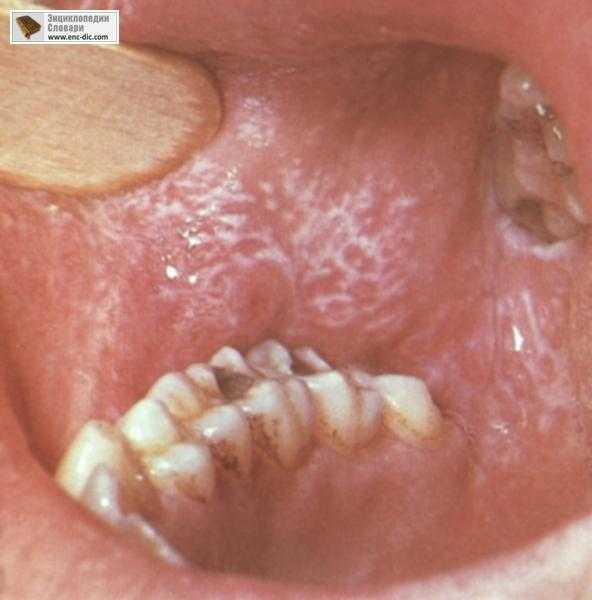
Рис.12. красный плоский лишай, типичная форма.
- с аллергическим стоматитом и аллергическим хейлитом, возникающими в ответ на попадание в организм аллергенов, в частности на контакт слизистой оболочки полости рта с пластмассой, косметикой, красной каймы губ с помадой, химическими веществами и т.д., при устранении которых клинические признаки заболевания исчезают полностью, в частности гиперемия, отек, лихенизация;
- с актиническим хейлитом, для которого характерными признаками являются отек, гиперемия, эрозии, трещины, чешуйки и корочки, шелушение в ответ на воздействие солнечной радиации;
- кандидозную заеду (рис.13.) - со стрептококковой заедой (рис.14.), для которой характерными признаками являются большие желтые “медовые” корки, они частично соскабливаются, обнажая эрозивную мокнущую поверхность. Корки появляются на губах, коже подбородка;
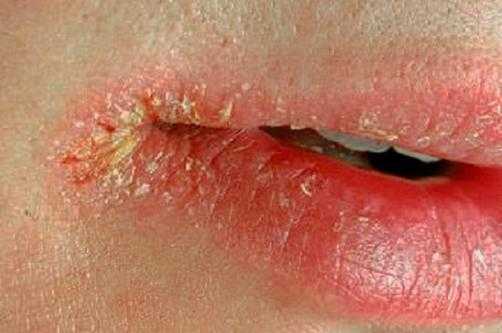
Рис.13. кандидозная заеда.
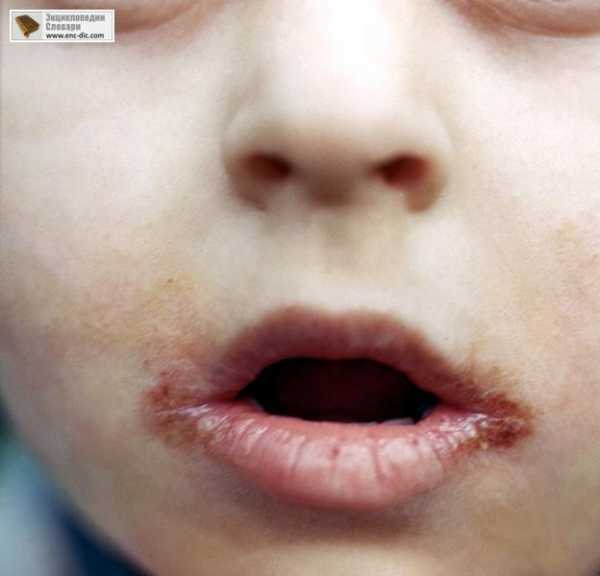
Рис.14. Стрептококовая заеда.
- с хроническим рецидивирующим афтозным стоматитом следует дифференцировать острый псевдомембранозный кандидоз (молочницу). Для первого характерными клиническими признаками являются афты, одиночные, округлой формы, покрытые фиброзным налетом, с трудом снимающимся при поскабливании и обнажающим эрозивную кровоточащую поверхность;
-с афтозным сто матитом герпетической этиологии. Для последнего характерно наличие изолированных или расположенных группами эрозий с воспалительным венчиком в окружении. Дно афточек покрыто желтым сальным налетом. Наблюдается обильное слюнотечение и лихорадка.
- с простым герпесом: на слизистой оболочке рта и губ пузырьки, крупные слившиеся пузыри, субэпителиально расположенные, эрозии покрыты фиброзным налетом, который с трудом снимается, обнажая кровоточащую эрозивную поверхность. Отек и гиперемия слизистой полости рта, катаральный гингивит, нарушение общего состояния — повышение температуры, недомогание, слабость, головная боль;
- с сифилитической папулой, для которой характерны одиночные папулы на коже и слизистых, наличие уплотнения в основании папулы, в обильном отделяемом эрозии обнаруживается бледная трепонема. Положительная реакция Вассермана;
- с мягкой лейкоплакией, при которой процесс локализуется на слизистой оболочке щек по линии зубов и на слизистой губ, эпителий слущивается и скусывается в результате привычки покусывать слизистую полости рта, которая становится рыхлой, белесоватой, набухшей, покрыта множеством чешуек. Пестрый вид поверхности слизистой позволяет сравнивать ее с тканью, изъеденной молью.
Определенные затруднения могут возникнуть при разграничении кандидозного стоматита от пятен Бельского-Филатова-Коплика при кори (рис.15.). Последние имеют вид мелких, с булавочную головку, белесоватых поверхностных некрозов на внутренней поверхности слизистой щек и десен. Они возникают за несколько дней до появления коревой сыпи и на фоне выраженных катаральных явлений со стороны верхних дыхательных путей, а также конъюнктивы.
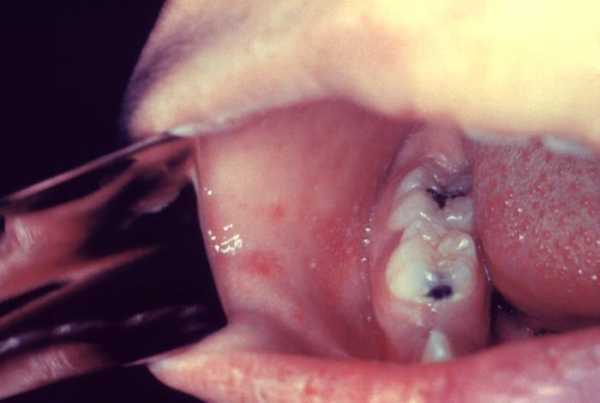
Рис.15. пятна Бельского-Филатова-Коплика при кори.
В некоторых случаях географический язык у ребенка с катарально-экссудативным диатезом (рис.16.) может быть принят за проявление кандидоза. Однако причудливые узоры рисунка языка при диатезе обусловлены часто меняющими свой вид и размеры пятнами, а кандидозное поражение приобретает характерный вид за счет рыхлых наложений.
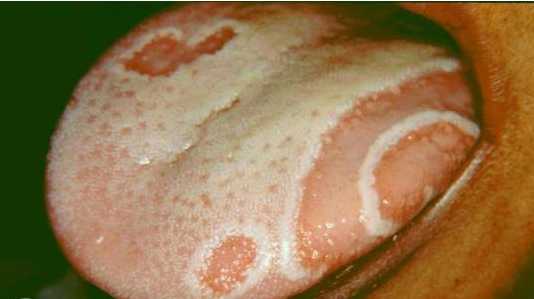
Рис.16.Географический язык у ребенка с катарально-экссудативным диатезом.
У грудных детей кандидоз кожи необходимо дифференцировать от дерматозов, вызываемых кокковой и другой бактериальной флорой, а также от опрелостей, ягодичной эритемы и пр. Бактериальные дерматозы отличаются разлитой гиперемией, обильной экссудацией и мацерацией эпидермиса в складках, образованием корочек.
| Заболевание | Общие клинические признаки | Отличительные признаки |
| Острый псевдомембранозный кандидоз (молочница) | ||
| Лейкоплакия | ||
| плоская форма | Белесоватые участки слизистойоболочки щек, языка, не выступающие над уровнем слизистой оболочки рта | Элемент поражения — пятно бело-серого цвета располагается на слизистой оболочке рта (нижняя губа, щеки, небо), имеет четкие контуры, несоскабливается |
| веррукозная форма | Возвышается над уровнем слизистой оболочки рта | Бляшка, выступающая над уровнем слизистой оболочки рта, с крупными, плотными бородавчатыми разрастаниями (бородавчатая форма) или неправильной формы с шероховатой поверхностью (бляшечная форма). Лейкоплакия имеет хроническое течение, чаще страдают курильщики; бляшка не снимается при поскабливании, так как обусловлена гиперкератозом; элементы поражения чаще расположены в передних отделах щек, на твердом небе, дне полости рта; кожа не поражается; при бактериоскопическом исследовании в соскобе с очага поражения почкующиеся формы Candida отсутствуют |
| Плоский лишай (типичная форма) | Изменения цвета слизистой оболочки щек, языка, десны | Элемент поражения — папула. Папулы мелкие, беловато-серые, полигональной формы вследствие ороговения эпителия слизистой оболочки рта и постоянного смачивания слюной. Сливаясь между собой, папулы образуют рисунок кружева, кругов, сетки; на языке папулы чаще имеют вид бляшек; при поскабливании лихеноидные высыпания не снимаются, так как обусловлены гипер-и паракератозом; папулы расположены чаще на слизистой оболочке щек, по линии смыкания зубов, в ретромолярной области, на языке, губах, реже на десне, небе, дне полости рта; в мазках-отпечатках с поверхности папулезных элементов в лучах Вуда обнаруживают ороговевшие эпителиальные клетки с цитоплазмой, имеющей оранжевое свечение, и паракератотические клетки с небольшим ядром и цитоплазмой, имеющей желтооранжевое свечение |
| Вторичный сифилис | Серо-белый налет, снимающийся | Элемент поражения — папула серовато-белого |
| при поскабливании, безболезнен- | цвета, с четкими контурами, плотная, безболез- | |
| ность | ненная. Течение длительное, бессимптомное; полиаденит, поражение кожи и видимых слизистых оболочек. При поскабливании налет, покрывающий папулу, удаляется, обнажая эрозию мясо-красного цвета, в отделяемом которой обнаруживают бледные трепонемы; серологические реакции крови (реакция Вассермана, осадочные реакции РИФ, РИБТ) положительные | |
| Острый и хронический атрофический кандидоз | ||
| Аллергическая реакция слизистой оболочки рта на пластмассу | Жжение слизистой оболочки рта (неба, языка), сухость во рту, слизистая оболочка гиперемирована, отечна | Слизистая оболочка рта в области протезного ложа ярко гиперемирована, сухая, воспалительный процесс имеет четкие контуры, повторяющие границы протеза; после прекращения ношения протезов воспалительные явления стихают; кожно-аллергические пробы на пластмассу положительные; бактериоскопическое исследование не выявляет грибы Candida |
| Кандидозный глоссит | ||
| Глоссалгия | Жжение языка, налет на языке, сухость во рту | Жжение языка непостоянное: исчезает во время еды, утром; усиливается при длительном разговоре, вечером, при нервном возбуждении; локализуется преимущественно в кончике и боковых поверхностях языка. Язык без видимых изменений. Диагноз уточняется микроскопическим исследованием соскоба с поверхности языка |
| Десквамативный глоссит | Нити, полосы беловатого цвета, чувство жжения в языке | Участки десквамации эпителия в виде красноватых пятен окружены зонами дегенерировавшего эпителия в виде беловатых полос; участки поражения постоянно изменяют форму и размеры, перемещаясь по языку. Десквамированные до этого зоны вновь покрываются нитевидными сосочками. Эти зоны десквамации часто расположены на дорсальных и боковых поверхностях языка. Течение хроническое, обострение процесса сопровождается усилением десквамации эпителия слизистой оболочки языка |
| Кандидоз углов рта (дрожжевая заеда) | |||||
| Стрептококковая заеда | Наблюдается преимущественно у детей и пожилых людей, пользующихся съемными протезами; эрозия в углу рта легко кровоточит, покрыта коркой | Очаги поражения более обширные, распространяются за пределы кожной складки, часто появляются на губах, коже подбородка. Обильная экссудация, образование толстых желтых корок и импетигинизация типичны для больных молодого возраста. Диагноз уточняется микроскопическим исследованием соскоба — отсутствие почкующихся форм бластоспор и мицелия, выявление стрептококков | |||
| Заеда в результате арибофлавиноза | Жжение, боль в области углов рта, трещины и корочки в углах рта, после отторжения которых возникают эрозии; нередко жалобы на сухость в полости рта | Течение длительное (месяцами), кожа углов рта лихенизирована, с мелкими трещинами, красная кайма губ шелушится, язык пурпурно-красный | |||
| Туберкулезная заеда Сифилитическая заеда | Эрозия или язва в углах рта, покрытая налетом Болезненность при открывании рта, разговоре. Серовато-белый налет на участке поражения, удаляемый при поскабливании | Резко болезненная язва с подрытыми краями, тяжелое общее состояние больного. Активный туберкулезный процесс в легких, туберкулезные микобактерии в мокроте. Твердый шанкр в углах рта имеет вид трещины, но при растяжении складки, где он находится, определяются его овальные очертания, есть уплотнение в основании. Эрозирование твердого шанкра приводит к кровоточивости, болезненности. Диагноз подтверждается обнаружением бледной трепонемы в отделяемом с поверхности эрозий и положительными серологическими реакциями крови | |||
studfiles.net
Заеды в уголках рта. Причины возникновения заед и трещин в уголках губ
Заеда (в медицинской терминологии называется ангулит, ангулярный стоматит или ангулярный хейлит) — это заболевание, характеризующееся воспалением кожи и слизистой оболочки в уголках рта и сопровождающееся болезненными ощущениями и трещинами в уголках губ. Воспалительный процесс, который приводит к появлению заед (трещин) в уголках губ возникают не сам по себе, а под воздействием определенных возбудителей. Из всего разнообразия возбудителей, лишь два возбудителя могут вызывать заеды в уголках рта: стрептококк и кандида. В первом случае заеда будет называться стрептококковая заеда, а во втором случае кандидозная (дрожжевая, кандидомикотическая) заеда.Казалось бы, все просто — возбудитель известен, а значит понятно как лечить заеды в уголках рта. Но на самом деле не все так просто. Стрептококк и кандида в норме присутствуют на коже и слизистой оболочке ротовой полости. Следовательно получается парадокс: как можно лечить то, что имеется в норме? Причины возникновения заед в уголках рта сходны с причинами возникновения молочницы. Возбудителем молочницы (вагинального кандидоза) также является кандида и возбудитель Candida albicans также входит в состав нормальной микрофлоры влагалища. И тем не менее, в одних случаях почему-то развивается кандидоз, а в других все нормально.
Причиной всему иммунитет, а точнее состояние нашего иммунитета. Дело в том, что иммунитет нашего организма ежедневно защищает нас от множества микроорганизмов. Одни из них являются патогенными микроорганизмами (в любых условиях будут пытаться навредить организму), а другие условно-патогенными микроорганизмами (вредят лишь при удобном случае). Именно условно-патогенные микроорганизмы могут входить в нормальную микрофлору заселяющую все слизистые оболочки и кожные покровы. Когда наша защита в виде иммунитета на хорошем уровне, то эти товарищи (условно-патогенная микрофлора) ведут себя очень тихо и не вызывают лишних проблем для нас. Но стоит только защите нашего организма ослабнуть, как данная категория возбудителей с легкостью переходит из разряда условно-патогенной в патогенную микрофлору. Поэтому становится ясно, что бороться только с возбудителем заболевания будет малоэффективно, но об этом в следующей статье о лечении заед в уголках рта.
Вот мы и подошли к ключевому моменту: а что же ослабляет нашу защиту? По большей части на этот вопрос с легкостью ответите и вы сами: все что отрицательно сказывается на нашем организме. А именно:
1. Хронические заболевания: хронический гастрит, панкреатит, гепатит, колит, бронхит и другие хронические заболевания в период обострения.
2. Нарушения эндокринной системы организма: сахарный диабет, гипотериоз, гипертиреоз и др.
3. Физические и эмоциональные перегрузки: длительные и сильные психоэмоциональные стрессы, изнуряющая физическая нагрузка, хроническое недосыпание.
4. Плохое питание
5. Гиповитаминоз и авитаминоз (для возникновения заед особенно актуален дефицит витаминов группы В, в особенности рибофлавин)
6. После оперативного лечения, радиационного облучения.
7. При нарушении состава нормальной микрофлоры после приема антибактериальных препаратов широкого спектра действия.
8. После обширных воспалительных заболеваний: сепсис, двусторонняя пневмония и др.
9. Отравления всевозможными ядами и токсическими веществами.
В принципе этот перечень можно продолжать до бесконечности, но основные моменты, пожалуй, я отразил.
По каким симптомам распознать молочницу?
Молочница. Фото кандидозного баланопостита и вульвовагинита
loading...
medzeit.ru
Кандидоз, или молочница. Заеда. Межпальцевая эрозия
Кандидоз кожи и слизистых оболочек делится на поверхностный, и глубокий; он проявляется различными клиническими формами заболевания. В данной статье мы рассмотрим только поверхностные кандидозы кожи и слизистых оболочек.
При кандидозе кожных складок поражаются крупные складки кожи, особенно у тучных людей: пахово-бедренные, под молочными железами, межъягодичные, область ануса, пупка, за ушами, складки живота. Поражение развивается довольно быстро, беспокоит зуд, жжение. Вначале возникают крупные участки мацерированной кожи беловатого цвета, которые отслаиваются быстро, оставляя после себя крупные мокнущие эрозии красного цвета с белесоватой легко отслаивающейся каймой по краям. В глубине складок часто видны кровоточащие болезненные трещины. Вблизи очагов можно заметить мелкие вторичные отсевы.
Кандидозная межпальцевая эрозия наблюдается преимущественно у женщин в складке между III и IV пальцами на руках, что связано с условиями труда и быта (стирка руками, мытье полов, кондитерское производство и др.). Появляется группа пузырьков с общей мацерированной покрышкой, которая быстро отделяется с образованием на этом месте блестящей гладкой эрозии с нависающей по краям серовато-белой каймой мацерированного эпидермиса с четкими резкими границами поражения. Процесс не выходит за пределы межпальцевых складок.
Кандидомикотическая заеда встречается преимущественно у детей, страдающих неправильным прикусом, или у пожилых людей, при ношении неудачного зубного протеза. В углу рта возникает красная влажная эрозия, похожая на трещину, болезненная, с мацерированными краями. Заеда мешает открывать рот, жевать, разговаривать.
Молочница, или дрожжевой стоматит, возникает чаще у грудных детей и кормящих грудью матерей. Вначале на слизистой оболочке щек, неба и языка появляются точечные беловатые налеты, похожие на зернышки манной крупы. При прогрессировании молочницы, эти элементы сливаются в пленки разной величины, располагающиеся на красном блестящем фоне слизистой оболочки. В некоторых случаях молочница распространяется на миндалины, глотку, на красную кайму губ. Характерно, что после снятия пленки обнажается сухая целая слизистая оболочка, однако она сильно истончена, на ней быстро появляются трещины и кровотечения, возможно развитие обычного стоматита в результате присоединения вторичной инфекции.
Лечение кандидозов
Хороший эффект при лечении кандидозов дают противогрибковые препараты (нистатин, леворин). Местно необходим тщательный уход за пораженными участками кожи и слизистых. При молочнице и стомититах необходимо полоскать рот раствором пищевой соды, смазывать пораженные слизистые водным раствором метиленовой синьки, раствором Люголя в глицерине.
Материалы по теме:
doctor-i.ru
кандидоз, слизистая оболочка, заеда, дрожжи, лечение кандидоза
Возбудителями подавляющего числа микозов полости рта являются дрожжеподобные грибы рода Candida. Из глубоких микозов челюстно-лицевой области чаще других встречается актиномикоз.Кандидоз - заболевание, вызываемое грибами рода Candida, называется также кандидомикозом, монилиазом, молочницей и т. д.
Возбудитель — дрожжеподобный, условно-патогенный гриб (Candida albicans, реже Candida tropicalis или другие виды грибов кандида), аэроб, широко распространенный в окружающей среде. Он обнаруживается на поверхности здоровой кожи и слизистых оболочек, в выделениях человеческого организма. Candida albicans входят в состав резидентной флоры полости рта человека и в норме обнаруживаются в незначительном количестве и неактивном состоянии в 50—70 % случаев.Возникновению кандидоза способствуют:
- продолжительное применение антибиотиков;
- неудовлетворительное гигиеническое состояние полости рта;
- наличие гальванизма;
- угнетение функциональной активности местных защитных (иммунологических) факторов;
- лучевая терапия;
- иммуносупрессивная терапия.
Клиническая картина. Различают псевдомембранозную, атрофическую и гиперкератотическую формы кандидоза полости рта.
При псевдомембранозной форме поражение локализуется на слизистой оболочке щек, языка, неба, десен. Реже процесс может распространяться на гортань, зев и пищевод. Налет легко снимается, после чего обнажается гладкая гиперемированная поверхность. Налет состоит из клеток эпителия, фибрина, микроорганизмов и дрожжевого мицелия. Больные жалуются на жжение, сухость, дискомфорт, иногда болезненность, может отмечается вязкая слюна. Кандидозная заеда чаще возникает у пожилых людей, на фоне В-гиповитаминоза и снижения высоты прикуса.
При атрофической форме слизистая оболочка резко гиперемирована (кандидозный стоматит), иногда слегка отечна. При поражении губ (кандидозный хейлит) слизистая оболочка (чаще нижней губы) гиперемирована, иногда покрыта беловатыми корочками. Локализация проявлений кандидозного глоссита чаще совпадает со складками языка. Отмечаются жалобы на сухость, жжение и болезненность в соответствующих областях.
Гиперкератотическая форма напоминает псевдомембранозную, но налет плотно спаян с подлежащей тканью, пропитан фибрином и снимается с трудом. После снятия его обнажается кровоточащая поверхность.
Дифференциальная диагностика. Кандидоз дифференцируют от аллергического стоматита катаральной формы, заболеваний, сопровождающихся ороговением (лейкоплакия, красный плоский лишай, красная волчанка), обложенностью языка, от травматических поражений. Грибковые заеды следует дифференцировать от заед другого происхождения: стрептоста-филококковой, авитаминозной, сифилитической, вследствие снижения высоты прикуса. Для кандидозной заеды характерны сухая или слабомокнущая эрозия с небольшим отделяемым, окруженная тонкими серыми чешуйками, отсутствие уплотнения в основании. Кандидозный хейлит следует отличать от хейлитов другой этиологии, красного плоского лишая и красной волчанки. Кандидоз может быть симптомом СПИДа. Поэтому при наличии кандидоза с упорным течением необходимо провести обследование на ВИЧ-инфекцию.
Лабораторная диагностика. Для подтверждения клинического диагноза в первую очередь обязательно проводится микроскопическое исследование соскобов с пораженных участков и съемных протезов. Материал для исследования желательно брать натощак до чистки зубов и полоскания полости рта или, по крайней мере, через 3—4 ч после приема пищи или полоскания.
В полости рта дрожжеподобный гриб рода Candida обитает в форме круглых или овоидных клеток диаметром 1—5 мкм с четкими очертаниями, окруженных зоной просветления, или в форме псевдомицелия, реже мицелия (псевдогифы и гифы) гриба, имеющего вид нитей толщиной 1—5 мкм, для которых характерны фигуры ветвления. И дрожжеподобные клетки, и псевдомицелий (мицелий) гриба при паразитизме почкуются. В норме грибы рода Candida могут встречаться в виде единичных дрожжеподобных клеток в препарате — соскобе. При заболевании кандидозом или осложнении кандидозом другого заболевания гриб встречается в виде дрожжеподобных клеток и в виде мицелия (псевдомицелия) с фигурами деления во многих полях зрения. При остром начале заболевания обычно преобладают клеточные формы, при хроническом течении — псевдомицелий. При приеме антибиотиков подобная микроскопическая картина может наблюдаться без клинических признаков кандидоза. Такое состояние расценивается как проявление дисбактериоза и является сигналом о возможности возникновения кандидоза.
Для уточнения диагноза и вида гриба производится культуральное исследование с посевом на твердые среды, обязательно с учетом числа колоний, выросших от определенного количества материала. В отдельных затруднительных для диагностики случаях, особенно при хроническом гиперпластическом кандидозе, приходится прибегать к биопсии.
Лечение комплексное. Следует устранять травмирующие факторы, и в первую очередь протезы из разнородных металлов (особенно если был использован способ напыления). Назначают комплекс поливитаминов, особенно группу В. Из общих средств, помимо леворина или нистатина, назначают дифлюкан — по 1 капсуле (50 мг) в сутки в течение 7—14 дней под контролем микробиологических исследований, низорал — по 1 таблетке (200 мг) в сутки в течение 14—21 дня.
Слизистую оболочку обрабатывают раствором натрия гидрокарбоната или другими щелочными растворами, 10 % раствором натрия бората в глицерине, 1 % клотримазоловым кремом или применяют флуконазол в виде аппликаций 4—5 раз в день. Определенный эффект дают декаминовая карамель и анилиновые красители. Прогноз благоприятный, однако, учитывая хроническое течение болезни, курсы лечения повторяют с интервалом 3—б мес до достижения стойкой ремиссии.
Лечение фоновых заболеваний проводится у соответствующих специалистов. Внутрь назначают поливитамины (B1, B2, В6, РР, С). Следует исключить травмы слизистой оболочки рта. Санацию полости рта можно начинать через 2—3 дня после начала лечения.
При остром кандидозе съемные протезы не носят, при хроническом — их тщательно очищают и обрабатывают теми же средствами (за исключением красителей), что и слизистую оболочку.
Профилактика должна обязательно включать уход за полостью рта и протезами. При длительном лечении противомикробными антибиотиками и кортикостероидами назначают внутрь нистатин или леворин по 1 500 000 ЕД в день, витамины группы В и С, щелочные полоскания полости рта. Профилактика кандидоза новорожденных состоит в дородовой санации гениталий беременных в женских консультациях, строгом санитарно-гигиеническом режиме в родильных домах, закапывании в полость рта детям в первые дни жизни суспензии нистатина.
zubik.com.ua










